
|
Архитектура Аудит Военная наука Иностранные языки Медицина Металлургия Метрология Образование Политология Производство Психология Стандартизация Технологии |

|
Архитектура Аудит Военная наука Иностранные языки Медицина Металлургия Метрология Образование Политология Производство Психология Стандартизация Технологии |
Лучевая диагностика заболеваний мочевыделительной системы, печени и желчных путей и репродуктивной системы женщиныСтр 1 из 7Следующая ⇒
ГОУ ВПО СОГМА Росздрава Кафедра общей хирургии с лучевой диагностикой и лучевой терапией.
Лучевая диагностика заболеваний мочевыделительной системы, печени и желчных путей и репродуктивной системы женщины (методические рекомендации для студентов лечебного, педиатрического, медико-профилактического, стоматологического факультетов)
Г. Владикавказ, 2009 г. Составители: Доцент кафедры общей хирургии с лучевой диагностикой и лучевой терапией ГОУ ВПО СОГМА Росздрава к.м.н. Е.Т. Олисаева Профессор кафедры общей хирургии лучевой диагностикой и лучевой терапией ГОУ ВПО СОГМА Росздрава С.Г. Георгиади Ассистент кафедры общей хирургии с лучевой диагностикой и лучевой терапией ГОУ ВПО СОГМА Росздрава З.Р. Созаонти Ассистент кафедры общей хирургии с лучевой диагностикой и лучевой терапией ГОУ ВПО СОГМА Росздрава к.м.н. И.Х. Кораева
Рецензенты: Заведующий кафедрой пропедевтики внутренних болезней медицинского факультета Кабардино-Балкарского Государственного Университета им. Х.М. Бербекова, д.м.н., профессор А.А. Эльгаров Доцент кафедры поликлинической терапии с внутренними болезнями педиатрического и стоматологического факультетов и фтизиопульмонологии ГОУ ВПО СОГМА Росздрава Л.В.Осипова Тема: Лучевая диагностика заболеваний мочевыделительной системы, печени и желчных путей и репродуктивной системы женщины. Цель занятия: ________________________________________________ Изучить лучевую анатомию печени и желчных путей, почек и мочевыводящих путей, репродуктивной системы и молочной железы; способы и возможности их лучевого исследования.
Конкретные цели занятия:
Уметь: _______________________________________________________ 1. Распознать метод лучевого исследования почек (УЗИ, обзорная рентгенография, урография, компьютерная томография, сцинтиграфия, магнитно-резонансная томография, ангиография). 2. Определить анатомию мочевыделительной системы при различных методах лучевой диагностики. 3. Используя протокол лучевого обследования пациента, найти и интерпритировать морфологические и функциональные изменения мочевыделительной системы на рентгенограммах, компьютерных томограммах, магнитно-резонансных томограммах, ангиограммах, сцинтиграммах. 4. Распознать метод лучевого исследования печени и желчных путей (УЗИ, обзорная рентгенография, холецистография, холеграфия, холангиография, компьютерная томография, гепатобилисцинтиграфия, гепатосцинтиграфия, магнитно-резонансная томография, ангиография). 5. Определить основные анатомические структуры на различных лучевых изображениях печени и желчных путей. 6. Используя протокол лучевого обследования пациента, найти и интерпретировать морфологические и функциональные изменения печени и желчных путей на рентгенограммах, компьютерных томограммах, магнитно-резонансных томограммах, ангиограммах, сцинтиграммах. 7. Распознать метод лучевого исследования репродуктивной системы (УЗИ, гистеросальпингография, маммография, пневмокистография, дуктография). 8. Различать анатомию репродуктивной системы на рентгенограммах и маммограммах в различные возрастные периоды. 9. Используя протокол исследования найти на рентгенограммах, маммограммах и ультразвуковых сканограммах морфологические изменения органов репродуктивной системы.
Знать: _______________________________________________________ 1. Лучевую анатомию почек и мочевыводящих путей. 2. Принципы подготовки пациента к исследованию мочевыделительной системы. 3. Возможности различных лучевых диагностических методов в исследовании почек и мочевыводящей системы. 4. Основные лучевые синдромы при заболеваниях почек и мочевыводящей системы. 5. Лучевую анатомию печени и желчных путей. 6. Принципы подготовки пациента к исследованию печени и желчных путей. 7. Возможности лучевых методов в исследовании печени и желчных путей. 8. Лучевую семиотику основных заболеваний печени и желчных путей. 9. Лучевую анатомию репродуктивной системы. 10. Принципы подготовки пациентки к исследованию органов репродуктивной системы и молочной железы. 11. Основные лучевые синдромы поражения молочных желез и при заболеваниях репродуктивной системы. 12. Возможности лучевых диагностических методов при обследовании молочных желез и репродуктивной системы женщины.
База проведения и материальное оснащение: ____________________ 1. Учебная комната. 2. Учебный комплект сканограмм, рентгенограмм, сонограмм, компьютерных томограмм, ангиограмм с нормой и патологией мочевыделительной системы, печени, желчных путей, репродуктивной системы женщины. 3. Таблицы, схемы. 4. Истории болезней больных РОД.
Литература: _________________________________________________ 1. Линденбратен Л.Д., Королюк И.П., «Медицинская радиология и рентгенология», М. «Медицина», 2000 2. Г.А.Зубовский «Лучевая и ультразвуковая диагностика заболеваний печени и желчевыводящих путей», М. «Медицина», 1988. 3. Г.Е.Труфанов «Лучевая диагностика и лучевая терапия», СПб, 2005. 4. Е.Б.Кампова-Полевая, С.С.Чистяков «Клиническая маммология», М. «ГЭОТАР-Медиа», 2006. 5. В.Н.Демидов, Б.И.Зыкин «УЗ-диагностика в гинекологии», М.»Медицина», 1990. 6. В.Н.Демидов, Ю.А.Пытель, А.В.Амосов «УЗ-диагностика в уронефрологии», М. «Медицина», 1989. 7. Т.Н.Трофимова «Лучевая анатомия человека», СПб «СПбМАПО», 2005. 8. Л.Д.Линденбратен, Л.Б.Наумов «Медицинская рентгенология», М., «Медицина», 1984.
Блок информации: _________________________________________________ МОЧЕВЫДЕЛИТЕЛЬНАЯ СИСТЕМА К мочевым органам относятся почки, мочеточники, мочевой пузырь и мочеиспускательный канал. Все они играют важнейшую роль в обеспечении нормальной жизнедеятельности организма. Поэтому крайне необходимо раннее и точное распознавание их заболеваний и повреждений. В решении этой задачи среди прочих диагностических методов (лабораторных, инструментальных) лучевые исследования занимают ведущее место. Основными методами лучевой диагностики в урологии являются рентгенологический и ультразвуковой, именно с их использования должно начинаться лучевое обследование урологических больных, так как это обусловлено тем, что данные методы являются наиболее доступными и экономичными и в тоже время обладают достаточно высокой информативностью. В диагностически сложных случаях на втором этапе можно применять рентгеновскую и магнитно-резонансную компьютерную томографию. Для функциональных исследований показано использование радионуклидного метода.
Рентгенологический метод Нативная урография – это рентгенологическое исследование, проводимое в условиях естественной контрастности, основной целью которого является получение изображения почек и обнаружение в зоне органов мочевой системы различных патологических включений (конкрементов, обызвествлений, инородных тел, скоплений газа и др.). Показаниями к этому исследованию являются малейшие подозрения на заболевание или повреждение органов мочевой системы, а также необходимость дифференциальной диагностики поражений этих органов с патологическими процессами близлежащих структур. Нативная урография включает в себя, прежде всего, обязательное выполнение стандартной обзорной рентгенограммы области мочевых органов, начиная от верхних концов почек и кончая нижней стенкой мочевого пузыря. Для этого больного необходимо подготовить – очистить кишечник накануне вечером и утром в день исследования. В рентгеновский кабинет пациент должен явиться натощак. Исключение составляют лишь больные с острой почечной коликой: их приходится обследовать без очищения кишечника. Снимок производится при горизонтальном положении больного на спине с согнутыми ногами в тазобедренных и коленных суставах при задержке дыхания пациента после неглубокого вдоха. Характеристика почек по нативным рентгенограммам включает оценку их положения, формы, контуров, размеров, смещаемости. Обзорная нативная рентгенография обязательно должна предшествовать каждому рентгеноконтрастному и не должна сводиться к производству только стандартной обзорной рентгенограммы. Наиболее часто оказывается необходимым производство обзорных снимков в боковой, косых проекциях (для уточнения патологических теней), при вертикальном положении тела пациента (для оценки смещаемости почек), прицельных снимков (для более детального изучения какой-либо области). Экскреторная урография (син. - внутривенная, выделительная урография). Обзорные снимки дают лишь ориентировочное представление об анатомии почек. Значительно более полные сведения о состоянии чашечно-лоханочной системы, паренхимы почек и их выделительной и концентрационной функции получают с помощью внутривенной экскреторной (выделительной) урографии. Урография – метод рентгенологического исследования мочевыделительной системы, основанный на физиологической способности почек захватывать из крови йодированные органические соединения, концентрировать их и выделять с мочой. Предназначена экскреторная урография для визуализации мочевых путей, а также для оценки выделительной и концентрационной функции почек. Противопоказаниями являются выраженная сердечная недостаточность сердца, печени, почек и непереносимость йодистых препаратов. В клинической практике используются четыре варианта экскреторной урографии: традиционная, высокоскоростная, высокодозная и инфузионная. Отличаются они друг от друга по количеству и скорости внутривенно вводимого контрастного вещества (верографин, урографин, уротраст, телебрикс-35, омнипак, визипак, ультравист). Вся процедура экскреторной урографии, независимо от ее вида, проводится в рентгеновском кабинете. Вначале обязательно выполняется и анализируется нативная обзорная урограмма, после чего вводят РКС. Обычно первую рентгенограмму делают спустя 5-7 мин после инъекции, вторую – через 10-15 мин, третью – через 20-25 мин. Молодым людям рентгенограммы следует производить несколько раньше, пожилым – несколько позже. Если на этих снимках нет тени мочевых путей, то производят так называемые отсроченные рентгенограммы – через 40-60 мин, 1 и 2 ч. Чтобы улучшить изображение почечной паренхимы, прибегают к высокоскоростной урографии (введение контрастного вещества быстро, струйно) либо к инъекции препаратов, отличающихся диуретическим действием. При этом первый снимок производится для фиксации изображения почек в нефрофазу сразу после введения РКС (снимок «на конце иглы»). При пониженной экскреторной функции почек, что наблюдается, например, у больных пиелонефритом или нефросклерозом, применяют высокодозную, а чаще инфузионную урографию, при которой больному медленно вводят посредством системы для капельного введения жидкостей 100-150 мл РКС в 5% р-ре глюкозы или физиологическом растворе. По ходу введения контраста делают снимки. Все снимки обычно производят в прямой проекции. По окончании всей серии часто добавляют снимок при вертикальном положении пациента, чтобы оценить смещаемость почек и функциональное состояние чашечно-лоханочной системы. Анализ экскреторных урограмм, наряду с характеристикой почек, производимой так же, как при нативном исследовании (положение, форма, размеры, контуры), включает в себя следующие обязательные моменты: · степень и сроки контрастирования мочевых путей, начало и достижение максимума, общая продолжительность; · характеристика чашек и лоханок; · оценка функционального состояния почек; · характеристика мочеточников – положение, диаметр, сохранность цистоидного строения; · характеристика мочевого пузыря – положение, размеры, форма, контуры. Значительно повышает диагностические возможности экскреторной урографии сочетание ее с томографией (нефротомографией), а также дополнение рентгеноскопией, использованием медикаментозных препаратов (методика фармакоурографии). Следует подчеркнуть, что урография в основном метод морфологического исследования. О функции почек она дает лишь самое общее представление и в этом отношении решительно уступает радионуклидным методикам. В момент мочеиспускания контрастное вещество из мочевого пузыря поступает в уретру. Съемка в процессе мочеиспускания получила название микционной цистографии. Она позволяет получить изображение мочеиспускательного канала (уретрография). Но более четкое изображение уретры получают, вводя контрастное вещество через ее наружное отверстие. Микционная цистография дает возможность выявить такой феномен, как забрасывание содержимого пузыря в мочеточник – пузырно-мочеточниковый рефлюкс. Ретроградная пиелоуретерография – это методика, позволяющая получить изображение чашечно-лоханочного комплекса и мочеточника путем ретроградного заполнения их рентгеноконтрастным веществом. Общим показанием для использования методики ретроградной пиелоуретерографии является необходимость получения хорошего изображения верхних мочевых путей в случаях, когда этого не удалось сделать при внутривенной урографии. Конкретными показаниями чаще всего служат подозрения на наличие уратных конкрементов, папиллярной опухоли лоханки, стриктуры мочеточника. Катетер вводят в асептических условиях с помощью цистоскопа через мочеиспускательный канал в мочевой пузырь и далее в соответствующий мочеточник до избранного уровня (вплоть до лоханки). После этого по мочеточниковому катетеру, предварительно отсосав содержимое лоханки, медленно вводят водорастворимое йодсодержащее контрастное вещество. Иногда вместо водорастворимого РКС вводят газ – методика пневмопиелографии. Противопоказаниями являются острые воспалительные процессы мочевых путей и мужских половых органов, тотальная гематурия, сердечная декомпенсация. Ретроградной пиелоуретерографии свойственны также и существенные недостатки, которые в значительной мере ограничивают ее проведение: нефизиологичность и необходимость инструментального вмешательства (цистоскопии, катетеризации мочеточника), обременительного для больных и сопряженного с опасностью серьезных осложнений. Пневмоперитонеум, пневморен, пневмоперицистография. На обзорных снимках при всех видах урографии не всегда четко вырисовываются наружная поверхность почек и окружающие их ткани. Поэтому были разработаны специальные методики отображения забрюшинных органов, заключающиеся во введении газа (закись азота) в забрюшинное пространство (пневмоперитонеум), непосредственно в околопочечную клетчатку (пневморен) или в окружающую мочевой пузырь клетчатку (пневмоперицистография). В связи с развитием сонографии и компьютерной томографии эти методики применяют редко. Почечная ангиография – это методика рентгеноконтрастного исследования сосудов почек, предназначенная, главным образом, для изучения их архитектоники и морфологического состояния, а также диагностики некоторых почечных заболеваний и оценки функционального состояния почек. Она необходима для диагностики поражений этих сосудов (аномалий их ветвлений, аневризма, стенозов) и для распознавания ряда заболеваний, которые сопровождаются изменением кровотока и морфологии сосудистой сети почек. Различают общую и селективную ангиографию. Вначале для определения количества и типа ветвления магистральных почечных артерий выполняют общую и обзорную аортографию с установкой катетера на уровне XII грудного позвонка. Затем с учетом этих данных для получения детального изображения сосудистой системы каждой почки в отдельности проводят селективное исследование с введением катетера поочередно непосредственно в одну и другую почечные артерии (артериография) или вены (флебография). После быстрого введения автоматическим инъектором водорастворимого контрастного вещества (для общей ангиографии 40-60 мл, для селективной 10-15 мл) с помощью специальных устройств производят серию снимков. На полученных серийных снимках последовательно отображаются фазы прохождения контрастного вещества в почках и его экскреция в чашечно-лоханочный комплекс (рис.40) I фаза – ранняя артериальная. Хорошо выявляются магистральные почечные артерии и их ветви. II фаза – поздняя артериальная, характеризующаяся контрастированием мелких разветвлением внутрипочечных артерий. III фаза – нефрографическая. В этой фазе изображение почечных сосудов отсутствует, но отмечается значительное повышение интенсивности тени паренхимы почки, обусловленное скоплением контрастного вещества в капиллярах и мочевых канальцах. IV фаза –флебографическая, во время которой появляются слабые тени магистральных почечных вен, непригодные однако для диагностического анализа. V фаза – урографическая, наступающая когда контрастное вещество начинает выделяться с мочой (через 2-3 мин) и появляется изображение чашечно-лоханочного комплекса. Этот заключительный этап ангиографии при необходимости может быть продолжен в виде экскреторной урографии. Наряду с традиционной аналоговой ангиографией, в настоящее время в клинической практике все шире используется новая технология ангиорентгенологических исследований – дигитальная субтракционная ангиография, позволяющая получать изолированное изображение сосудов, что существенно улучшает его качество. Преимуществами этой методики являются также малая инвазивность, использование меньших доз РКС, возможность полипроекционного исследования.
Компьютерная томография Компьютерная томография - метод рентгеновской томографии, при котором пучок рентгеновского излучения проходит через тонкий слой тела пациента в разных направлениях. Рентгеновская КТ значительно расширила рамки морфологического исследования почек, мочевого пузыря и предстательной железы. Спиральная КТ обеспечивает всю необходимую информацию для хирургического лечения, особенно при нефрощадящих резекциях. СКТ улучшает выявление и характеристику маленьких опухолей почек. Доказано, что СКТ без контрастирования является точным методом диагностики у пациентов с почечной коликой. Посредством КТ обнаруживается больше мочевых камней, чем традиционными методами, независимо от содержания в них кальция. КТ также позволяет обнаружить признаки острой обструкции и острые осложнения и обеспечивает важную информацию для прослеживания пациентов и для планирования лечения. КТ обычно является методом оценки острой травмы, сосудистых поражений и инфекционных осложнений. Подготовка пациента: для оптимального изображения ЧЛС и для защиты от нефротоксического действия контрастных средств нужна гидратация, которая проводится посредством внутривенного введения жидкости или приема ее внутрь. Гидратацию можно комбинировать с контрастированием кишечника. Для исследования только почек достаточно 500 мл контрастного средства, для исследования таза необходимо 1000 мл. Если потребуется КТ-ангиография в артериальной или венозной фазах контрастирования, для приема внутрь должно использоваться негативное контрастное средство (вода). Пациент располагается на столе томографа в горизонтальном положении на спине. Съему начинают от уровня XI – XII грудных позвонков и завершают, произведя серию срезов через 0, 75 – 1, 6 см, на высоте III поясничного позвонка (при обычном положении почек). Перед внутривенным контрастированием необходимо произвести КТ-исследование без контрастирования. Нативные изображения обязательны для выявления маленьких камней и помогают обнаружить кровоизлияния и измерить плотность жирового компонента при ангиомиолипомах. При КТ получается изображение поперечных (аксиальных) сечений живота. КТ-изображение почек в норме всегда отчетливое даже при нативном исследовании, что обусловлено разницей рентгеновской плотности самих почек (+30…+40 НU) и окружающей их жировой клетчатки (-70…-130 НU). Разница плотностей обеспечивает также дифференцирование изображения почек на две части: паренхиму и почечный синус, тоже содержащий жировую клетчатку. Вместе с тем слои самой паренхимы почек (корковый и мозговой) из-за незначительной денситометрической разницы на нативных компьютерных томограммах не дифференцируются. Это возможно при использовании методики контрастного усиления, когда в корковом веществе контрастное вещество накапливается в большей мере, чем в мозговом. Эта же методика необходима для визуализации ЧЛС почек. При КТ с внутривенным контрастированием на экране компьютера последовательно отображаются фазы прохождения контрастного вещества: · Кортико-медуллярная (артериальная, сосудистая) фаза – начинается через 20-25 с после инъекции и характеризуется интенсивным усилением коркового вещества почек и почечных столбов; · Нефрографическая (паренхиматозная) фаза – начинается через 60-80 с после артериальной фазы и характеризуется медленным увеличением плотности мозгового вещества почек. Задержка начала нефрографической фазы указывает на нарушение функции почек. · Экскреторная (пиелографическая) фаза – начинается через 3-5 мин после начала инъекции и характеризуется контрастированием ЧЛС и мочеточников. У пациентов с острой или хронической обструкцией мочевых путей контрастное усиление мочи может значительно задерживаться.
Радионуклидный метод В уронефрологии радионуклидный метод используется, главным образом, для оценки функционального состояния почек (клубочковой фильтрации, канальцевой секреции). Кроме того, он может применяться для выявления обструктивных нарушений уродинамики, нарушений кровоснабжения почек, обнаружения эктопической почечной ткани. Для решения этих задач используются следующие радионуклидные методики: - ренография, - статическая сцинтиграфия почек, - динамическая сцинтиграфия почек, - ангионефросцинтиграфия, - однофотонная эмиссионная компьютерная томография (ОФЭКТ), - позитронно-эмиссионная томография (ПЭТ), - совмещенная ПЭТ-КТ.
Радионуклидная ренография Эта методика предназначена только для оценки функционального состояния почек. Основана она на динамической графической регистрации гамма-излучений от каждой почки после предварительного внутривенного введения одного из нефротропных радиофармпрепаратов. Получаемая информация записывается в виде кривых, отражающих уровень гамма-излучения во времени из почек и сердца. В ренографических кривых выделяют 3 характерных сегмента. Первый – начальный крутой подъем в течение 15-20 с, отражающий поступление РФП в сосудистое русло почки и таким образом характеризующий степень ее кровоснабжения. Называется он сосудистым. Второй – пологий участок подъема кривой до достижения максимума, по высоте примерно равный первому, продолжительностью 3-5 мин. Этот сегмент отражает переход РФП из кровяного русла в собирательную систему почки и потому называется секреторным. Третий, экскреторный, сегмент – нисходящая часть кривой, соответствующая выведению РФП из почки. В норме ренографические кривые от обеих почек имеют одинаковый характер. При заболеваниях и повреждениях почек с нарушением их функции ренографические кривые претерпевают различные изменения. Весьма характерными являются следующие 3 типа: гипоизостенурический, обструктивный, афункциоанльный. Гипоизостенурический тип ренограммы характеризуется уплощением ее пика, снижением и удлинением второго и третьего сегментов. Он свойствен преимущественно диффузным хроническим заболеваниям почек (пиелонефрит, гломерулонефрит). Обструктивный тип отличается пологим подъемом второго сегмента ренограммы со значительным увеличением его продолжительности, так что иногда ренографическая кривая не достигает пика даже через 20 мин после внутривенного введения РФП. Такие изменения свойственны обтурация мочевых путей. Афункциональный тип характеризуется резким снижением высоты сосудистого сегмента и отсутствием секреторного и экскреторного сегментов. Такие же изменения наблюдаются при нефункционирующей или отсутствующей почке.
Ангионефросцинтиграфия Данная методика используется главным образом для выявления нарушений кровоснабжения почек. При этом обеспечиваются как визуализация почечных артерий, так и кровоток по ним. Наибольшее значение радионуклидная ангиография имеет в установлении вазоренальной природы симптоматической артериальной гипертензии. Основой методики является регистрация прохождения внутривенно введенного болюса РФП по брюшной аорте и почечным артериям. В настоящее время радионуклидное исследование почек начинает проводиться с использованием новых технологий: ОФЭКТ и ПЭТ. Основным преимуществом ОФЭКТ является возможность получения послойных изображений, что значительно повышает разрешающую способность метода. Позитронно-эмиссионная томография, позволяющая получать функциональные изображения, отражающие процессы жизнедеятельности органов и тканей на молекулярном уровне, в урологической практике особенно эффективна в диагностике злокачественных опухолей почек, предстательной железы, яичек и в обнаружении метастазов любой локализации. Совмещение ПЭТ с КТ еще более расширяет диагностические возможности лучевых методов. В целом радионуклидный метод в уронефрологии в настоящее время стал необходимым дополнением к другим лучевым исследованиям, позволяя получать важную диагностическую информацию о функциональном состоянии органов мочевой системы. Удвоение почки Рентгенография, УЗИ: удлинение почки; наличие на ее латеральном контуре втяжения, так что почка представляется состоящей из двух частей: верхней (меньшей) и нижней (большей). Экскреторная урография: наличие двух не сообщающихся друг с другом чашечно-лоханочных комплексов, каждый со «своим» мочеточником.
Дистопия почки Рентгенография: низкое расположение почки (в поясничной, подвздошной области, в тазу); отсутствие ее физиологической смещаемости при переводе пациента из горизонтального положения в вертикальное. Экскреторная урография: мочеточник короткий и прямой, идущий спереди или от латерального контура почки, что обусловлено ее поворотом вокруг продольной оси на 90-180. Ангиография: низкое расположение уровня отхождения от аорты и горизонтальный ход почечной артерии; частое удвоение, утроение почечной артерии. Нефроптоз Рентгенография: почка в различной степени опущена вниз и развернута во фронтальной плоскости так, что ее верхний полюс отходит от срединной линии латерально, а нижний полюс, наоборот, приближается к серединной линии. Смещаемость почки при переводе пациента из горизонтального положения в вертикальное и обратно превышает высоту тел двух позвонков. Экскреторная урография: мочеточник извит; продольная ось лоханки образует с мочеточником прямой или даже острый угол, открытый латерально вниз.
Абсцесс почки Рентгенография: локальное выбухание контура почки. УЗИ, КТ: визуализируется сама полость абсцесса. Вначале ее форма неправильная, контуры неровные, содержимое неоднородное. В последующем абсцесс приобретает правильно округлую форму, контуры становятся ровными, содержимое однородными Экскреторная урография, ретроградная пиелография: полость абсцесса при сообщении ее с чашечно-лоханочным комплексом заполняется контрастным веществом. Пиелонефрит хронический Рентгенография: почка уменьшена в размерах, расположена вертикально, контуры ее неровные. УЗИ, КТ, МРТ: уменьшение толщины паренхимы. Экскреторная урография: замедление и снижение интенсивности контрастирования чашечно-лоханочного комплекса (рис.3). Радионуклидная ренография: гипоизостенурический или афункциональный тип рентгенограммы. Показатель Винтера более 55%.

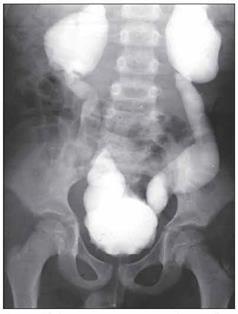
Мочекаменная болезнь Рентгенография, КТ: тени конкрементов в каких-либо отделах мочевых путей (чашки, лоханка, мочеточник, мочевой пузырь), (рис.4). УЗИ: гиперэхогенная структура в мочевых путях, дающая акустическую тень.
Гидронефроз Рентгенография: увеличение размеров почки, волнистость ее контуров. УЗИ, КТ, МР-урография, экскреторная урография, ретроградная пиелография: дилатация чашечно-лоханочного комплекса различной степени выраженности, уменьшение толщины паренхимы (рис.5). Радионуклидная ренография: гипоизостенурический или афункциональный тип ренограммы. Показатель Винтера более 55%.
Рак почки Рентгенография: увеличение размеров, деформация, неровность контуров почки, возможное наличие обызвествлен6ий. Экскреторная урография, ретроградная пиелография: смещение, сдавление, деформация различных структур чашечно-лоханочного комплекса. УЗИ, КТ, МРТ: визуализация самого опухолевого узла (рис.6).
Киста почки солитарная Рентгенография: локальное выбухание контура почки. УЗИ: визуализация однородно анэхогенного образования округлой формы с ровными четкими контурами, дающего эффект дорсального усиления. КТ, МРТ: визуализация округлого образования, содержащего жидкость (рис.6). Поликистоз почек Рентгенография: увеличение размеров и волнистость контуров обеих почек. УЗИ, КТ, МРТ: визуализация множества округлых образований, содержащих жидкость. Радионуклидная ренография: гипоизостенурический тип ренограммы. Показатель Винтера более 55%. Рентгенологический метод Нативные рентгенологические методики. Рентгенография и рентгеноскопия печени без контрастных веществ в настоящее время не применяется, однако на обзорной рентгенограмме органов брюшной полости печень визуализируется. На обзорной рентгенограмме органов брюшной полости в норме печень определяется как однородная довольно интенсивная тень в правом верхнем отделе брюшной полости с четкими ровными контурами, по форме приближающаяся к треугольнику. Верхняя ее граница соответствует правому куполу диафрагмы, латеральная вырисовывается на фоне экстраперитонеальной жировой клетчатки, а нижняя идет в проекции правой реберной дуги и обычно хорошо видна на фоне других органов брюшной полости. Желчный пузырь на обзорной рентгенограмме в норме, как правило, не определяется. Рентгеноконтрастные методики. С появлением современных высокоинформативных методов лучевой диагностики рентгеноконтрастные методики исследования желчевыводящих путей и сосудов брюшной полости не утратили своей актуальности, хотя показания к ним заметно уменьшились. Выделяют три группы методов контрастирования желчного пузыря и желчевыводящих путей. Холецистография – это метод исследования желчного пузыря, при котором контрастное вещество пациент принимает внутрь вечером накануне исследования. Попадая в организм естественным путем, контрастный препарат всасывается из пищеварительного тракта и, оказавшись в печени, выделяется вместе с желчью. В течение ночи желчь в желчном пузыре концентрируется (пациент должен воздержаться от приема пищи), и утром на рентгенограммах наблюдается контрастирования тень желчного пузыря. Максимальная концентрация контрастного вещества в желчном пузыре достигается через 10-15 часов после приема контраста внутрь. На холецистограммах нормальный желчный пузырь выглядит как однородная интенсивная тень овальной формы с ровными четкими контурами, несколько суживающаяся кверху, размерами 6-10 на 2-4 см. положение пузыря, его размеры и форма несколько различаются в зависимости от возраста пациента, его положения в момент исследования, индивидуальных анатомических особенностей и т.д. С появлением ультразвукового метода исследования значение холецистографии заметно уменьшилось, и в настоящее время она выполняется крайне редко. Холеграфия – метод исследования желчного пузыря и желчевыводящих путей, при котором контрастное вещество вводят внутривенно медленно, за счет чего достигается высокая концентрация контрастного препарата в желчи и уже через 5-7 мин после начала инфузии на рентгенограммах начинают визуализироваться сначала желчные протоки, а затем и тень желчного пузыря. Таким образом, с помощью холеграфии можно оценить функционально-морфологическое состояние желчевыделительной системы. Довольно длительное время исследования, а также значительное количество аллергических реакций на введение контраста (нередко со смертельными исходами), привело к тому, что с появлением УЗИ показания к холеграфии резко сузились. Холангиография – группа методов рентгеноконтрастного исследования желчевыводящих путей, когда контрастное вещество вводят непосредственно в их просвет. В зависимости от того, куда и как вводят контраст, различают: - чрескожную чреспеченочную холангиографию – специальной иглой через кожу непосредственно в желчный проток; - чрескожную чреспеченочную холецистографию – специальной иглой через кожу в желчный пузырь; - эндоскопическую ретроградную холангиопанкреатографию (ЭРПХГ) – через канюлю, которая эндоскопически вводится в большой дуоденальный сосок (рис.7); - интраоперационную холангиографию – непосредственно в желчный проток в ходе оперативного вмешательства; - послеоперационную холангиографию – через дренаж, установленный во время оперативного вмешательства для декомпрессии желчных путей. Популярное:
|
Последнее изменение этой страницы: 2017-03-03; Просмотров: 2269; Нарушение авторского права страницы