
|
Архитектура Аудит Военная наука Иностранные языки Медицина Металлургия Метрология Образование Политология Производство Психология Стандартизация Технологии |

|
Архитектура Аудит Военная наука Иностранные языки Медицина Металлургия Метрология Образование Политология Производство Психология Стандартизация Технологии |
ФИЗИОЛОГИЯ ЧЕРВЕОБРАЗНОГО ОТРОСТКАСтр 1 из 15Следующая ⇒
ФИЗИОЛОГИЯ ЧЕРВЕОБРАЗНОГО ОТРОСТКА
ОСТРЫЙ АППЕНДИЦИТ
ХРОНИЧЕСКИЙ АППЕНДИЦИТ
Глава 2. ГРЫЖИ ЖИВОТА
ЭТИОПАТОГЕНЕЗ
Важными предрасполагающими факторами образования грыж являются генетически обусловленные нарушения образования коллагена, вследствие чего и возникает слабость мышечно-апоневротического слоя. КЛАССИФИКАЦИЯ ГРЫЖ
КЛИНИЧЕСКАЯ ДИАГНОСТИКА
ПАХОВЫЕ ГРЫЖИ
Косая паховая грыжа входит в брюшную стенку через fossa inguinalis lateralis (внутреннее отверстие пахового канала). Проходит косо вниз и медиально через паховый канал в составе семенного канатика. Выходит в подкожную клетчатку или мошонку через наружное отверстие пахового канала.
Прямая паховая грыжа входит в брюшную стенку через fossa inguinalis medialis. Грыжевой мешок оттесняет семенной канатик латерально и выходит из брюшной стенки в подкожную жировую клетчатку через наружное отверстие пахового канала.
Основной причиной возникновения паховых грыж является слабость задней стенки пахового канала. Поэтому хирургическое лечение направлено на укрепление задней стенки местными тканями либо аллотрансплантатом.
БЕДРЕННЫЕ ГРЫЖИ
Чаще всего встречается типичная бедренная грыжа (hernia femoralis tipica), выходящая через сосудистую лакуну. Она проходит кнутри от бедренной вены в бедренном канале и через наружное отверстие его выходит в подкожную клетчатку передней поверхности бедра. Наружным отверстием бедренного канала является овальная ямка (hiatus saphenus), располагающаяся в поверхностном листке широкой фасции бедра. Внутреннее отверстие располагается глубже и ограничено сверху - паховой связкой, снаружи - бедренной веной и ее влагалищем, изнутри - лакунарной связкой и снизу - подвздошно-лонной связкой, плотно сращенной с надкостницей лонной кости.
ПУПОЧНЫЕ ГРЫЖИ
К современным методам лечения относится ненатяжная аллопластика, которая выполняется либо лапароскопическим доступом (сохраняется пупок), либо открытым доступом. При открытом доступе сетка устанавливается между брюшиной и апоневрозом. Сетка с антиадгезивным покрытием (профилактика спаек) может устанавливаться под брюшину. ГРЫЖИ БЕЛОЙ ЛИНИИ ЖИВОТА
Предбрюшинная липома, несмотря на минимальные размеры, может вызывать интенсивную боль вследствие невправимости или ущемления, но может протекать и бессимптомно. То же относится и к сформированным грыжам белой линии живота. Поскольку боль в грыже может маскировать заболевания органов, проекционно находящихся в ее зоне, перед операцией необходимо обследование желудочно-кишечного тракта (ФГДС, ирригоскопия) и других органов брюшной полости (УЗИ, КТ). РЕДКИЕ ВИДЫ ГРЫЖ ЖИВОТА
ОСЛОЖНЕНИЯ ГРЫЖ
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
ЛЕЧЕНИЕ ЯЗВЕННОЙ БОЛЕЗНИ
При язве двенадцатиперстной кишки тормозный тип секреции практически не встречается, поэтому методом выбора является СПВ. При нарушенной эвакуации и угрозе возникновения рубцового стеноза при заживлении язвы показана СВ с дренирующей операцией. При локализации язвы в теле желудка ввиду отсутствия кислотно-пептического фактора выполняется резекция желудка с целью унесения язвы и зоны со сниженной трофикой для профилактики малигнизации и других осложнений. Предпочтение отдается резекции по Бильрот-I, сохраняющей естественный пассаж пищи, а также резекции с анастомозом по Ру, исключающей рефлюкс кишечного содержимого в культю желудка. Резекция по Ру также патогенетически обоснована при сопутствующем дуоденостазе.
ОСЛОЖНЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИ
ПЕРФОРАТИВНАЯ ЯЗВА
Современные стандарты лечения перфоративной язвы двенадцатиперстной кишки отдают преимущество лапароскопическому ушиванию перфорации с санацией брюшной полости и ранней интенсивной противоязвенной терапии. Тем самым больному дается возможность лечить язвенную болезнь в дальнейшем медикаментозными средствами. КРОВОТОЧАЩАЯ ЯЗВА
ЭТИОПАТОГЕНЕЗ
КЛАССИФИКАЦИЯ
ЛИНИЧЕСКАЯ КАРТИНА Проявления болезни в начальных стадиях (I, II) скудны и неспецифичны для рака желудка. Выделяют синдром малых признаков (по А.И. Савицкому): быстрая утомляемость, апатия, снижение аппетита, отвращение к пище, тяжесть в эпигастрии, тошнота, похудание, анемия. Он является поводом для прицельного обследования больного. Наличие выраженной клинической картины характерно для рака III, IV стадии.
По мере прогрессирования процесса беспокоит боль разной интенсивности. Опухоль может пальпироваться. В запущенных случаях возможно визуальное и пальпаторное выявление метастазов в поверхностные лимфоузлы, в том числе в надключичные узлы слева (метастаз Вирхова), левые подмышечные узлы (Айриша); пупок - сестры Джозеф; определяется бугристая печень, асцит. Нарастает анемия, кахексия. Возможно инфицирование опухоли, проявляющееся гипертермией. При распаде опухоли может появиться мелена, кровавая рвота. При перфорации опухоли возникают симптомы перитонита. ДИАГНОСТИКА Диагноз рака устанавливается с помощью контрастного рентгенологического исследования желудка и ФГДС с биопсией. Для уточнения распространенности процесса (наличие или отсутствие метастазов) применяются УЗИ, КТ, ЯМРТ, лапароскопия. Особое значение имеет эндоскопическая сонография, которая позволяет определить глубину опухолевой инвазии в стенку желудка, а также оценить состояние близлежащих «сторожевых» лимфатических узлов. Окончательно распространенность рака определяют во время операции.
ЛЕЧЕНИЕ Основным методом лечения рака желудка является хирургический. Обязательным элементом операции является лимфодиссекция. Химиотерапия применяется как дополнительный метод. Лучевая терапия также используется в качестве компонента комбинированного лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
При раке кардиального отдела желудка и раке антрального отдела с прорастанием серозы предпочтение отдается гастрэктомии как более радикальной операции, особенно при низкодифференцированных опухолях и инфильтративном росте.
Мобилизацию желудка при раке проводят единым блоком с большим и малым сальником, регионарными лимфатическими узлами, передним листком капсулы поджелудочной железы, передним листком мезоколон.
В ряде случаев радикальность обеспечивается выполнением сочетанных вмешательств (операция на желудке совместно с резекцией органов, прорастающих раковой опухолью), а также комбинированных операций (операция на желудке и на пораженной метастазами доле печени или легкого), осуществляемых симультанно или последовательно.

| Варианты лимфодиссекции | |
| Лимфодиссекция предусматривает удаление пораженных лимфоузлов, лимфатических сосудов и окружающей жировой клетчатки | |
| D0 | лимфодиссекция не выполняется, операция оценивается как паллиативная |
| D1 | лимфодиссекция по большой и малой кривизне вместе с большим и малым сальником, супра- и инфрапилорическими узлами - обязательный элемент |
| D2 | D1 + лимфодиссекция по ходу левой желудочной артерии, чревного ствола |
| D3 | D2 + лимфодиссекция по ходу печеночно-двенадцатиперстной связки, удаление парааортальных и паракавальных узлов, переднего листка капсулы поджелудочной железы, переднего листка мезоколон |
| D4 | D3 + удаление лимфатических узлов, не являющихися регионарными |
| Dn | D4 + резекция других органов, вовлеченных в опухоль |
| Контроль адекватности объема вмешательства и варианта лимфодиссекции осуществляется интраоперационным цитологическим исследованием лимфоузлов и тканей по линии резекции. 5-летняя выживаемость после радикальных операций составляет 10-60% в зависимости от стадии. | |

РАННИЙ РАК ЖЕЛУДКА
| Ранний рак желудка - опухоль, распространение которой ограничено слизистой оболочкой или подслизистым слоем, вне зависимости от наличия или отсутствия метастазов в регионарные лимфатические узлы. В зависимости от инвазии ранний рак разделяют на внутрислизистый и подслизистый. Опухоль, ограниченная базальной мембраной слизистой оболочки, определяется Международным противораковым союзом как carcinoma in situ. | Наибольшая выявляемость раннего рака желудка отмечена в Японии (около 40%), благодаря массовому профилактическому обледованию населения, особенно групп риска. В Западной Европе показатель выявляемости раннего рака желудка составляет 10-12% от общего числа больных раком желудка. В России ранний рак выявляется в 3-5%. |

| Диагностика раннего рака |
| ФГДС - позволяет выявить новообразование на слизистой оболочке желудка размерами от 0,3 см и взять материал для гистологического исследования. Эндоскопическая сонография позволяет определить интрамуральную распространенность процесса - глубину опухолевой инвазии в стенку желудка, а также оценить состояние близлежащих «сторожевых» лимфатических узлов. |

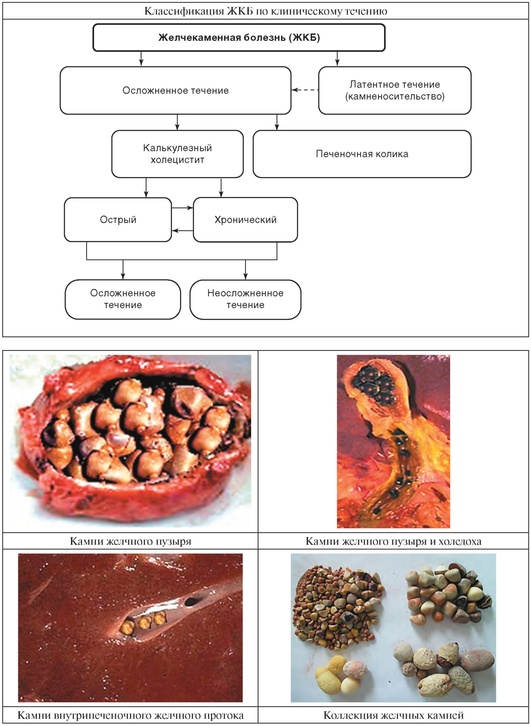
ЖЕЛЧЕКАМЕННАЯ БОЛЕЗНЬ (ЖКБ)
| Определение и статистические сведения | |
| ЖКБ - системная патология, характеризующаяся камнеобразованием в билиарной системе, в основном, желчном пузыре, обусловленная дискинезией желчевыводящих путей, инфекцией и нарушением обмена холестерина и кальция. | Поражает 10-20% населения развитых стран. Женщины болеют в 50 раз чаще мужчин. Чаще болеют люди, страдающие ожирением. В последнее время отмечается значительное увеличение числа больных ЖКБ. Редко болеют представители негроидной расы. |

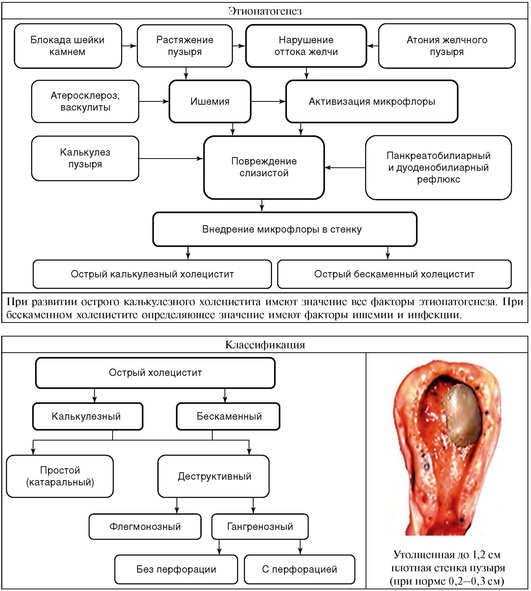
ОСТРЫЙ ХОЛЕЦИСТИТ
| Определение и статистические сведения | |
| Острый холецистит - заболевание, клиническое течение которого обусловлено острым воспалением желчного пузыря. | 10-15 % населения РФ страдает холециститом. Острый холецистит встречается у людей разного возраста, но чаще им заболевают люди старше 50 лет. Больные пожилого и старческого возраста составляют более половины от общего числа заболевших. Соотношение мужчин и женщин составляет 1:5. В структуре ургентной патологии органов брюшной полости острый холецистит занимает 2-е место после острого аппендицита. |



| Дифференциальная диагностика |
| Проводится с другими острыми заболеваниями органов брюшной полости при нетипичной клинической картине (острый аппендицит, острый панкреатит, прободная язва, мезентериальный тромбоз, кишечная непроходимость), а также с заболеваниями органов грудной клетки (торакоабдоминальный синдром при пневмониях, плевритах, раке легкого). Иногда необходима дифференциальная диагностика с заболеваниями сердца (стенокардия, инфаркт задней стенки). При механической желтухе необходима дифференциация с другими заболеваниями, вызывающими желтуху (гепатит, цирроз, рак поджелудочной железы и др.). Точной диагностике способствуют знание клинической картины дифференцируемых заболеваний, а также современные достоверные методы инструментальной диагностики. |

| Тактика лечения острого холецистита |
| Все больные с острым холециститом должны госпитализироваться в хирургический стационар как больные с острой хирургической патологией. Операция на высоте приступа нежелательна, так как: - больные часто отягощены сопутствующими заболеваниями; - воспалительный инфильтрат желчного пузыря и печеночно-двенадцатиперстной связки технически затрудняют операцию (увеличивается вероятность кровотечения и повреждения элементов связки, усложняется устранение препятствия оттоку желчи). |

Больные с острым бескаменным холециститом без перитонита после эффективного медикаментозного лечения не всегда нуждаются в оперативном лечении.
Нарастающая механическая желтуха является показанием к срочной ликвидации застоя желчи в первые двое суток.
| Медикаментозное лечение | ||
| Задачи | Средства | Критерии эффективности |
| Ликвидация острого воспаления | Противомикробные средства: антибиотики широкого спектра действия в сочетании с метрогилом, фторхинолоны. | Клиническое улучшение. Снижение лейкоцитоза, температуры. Положительная динамика по данным УЗИ. |
| Ликвидация желчной гипертензии | Диета. Спазмолитики. | |
| Дезинтоксикация | Внутривенные инфузии кровезаменителей гемодинамического и дезинтоксикационного действия. Форсированный диурез. | |
| Ликвидация боли | Ненаркотические анальгетики. | |
| Лечение осложнений | При билиарном панкреатите - антиферментные препараты, блокаторы протонной помпы. При механической желтухе - гепатопротекторы, коррекция гемостаза. | Снижение амилазы, трансаминаз, нормализация гемостаза. |
| Коррекция сопутствующей патологии | При атеросклерозе и гипертонической болезни -гипотензивные, сердечные средства. При сахарном диабете - инсулинотерапия. | Нормализация АД, сердечного выброса, уровня глюкозы крови. |
| Методы хирургического лечения острого холецистита аналогичны таковым при хроническом холецистите и будут описаны в разделе «хирургическое лечение острого и хронического холецистита». | ||
ХРОНИЧЕСКИЙ ХОЛЕЦИСТИТ

ТАКТИКА ЛЕЧЕНИЯ
Хронический калькулезный холецистит и бескаменный хронический холецистит при атонии пузыря являются показанием к плановому хирургическому лечению. Хронический калькулезный холецистит, осложненный холангитом, желтухой, является показанием к срочной операции. При случайном обнаружении камней в желчном пузыре вопрос о показании к хирургическому лечению решается индивидуально в зависимости от состояния пациента, вероятности развития осложнений (имеет значение сократительная способность пузыря, размер камней, ширина пузырного протока).
| Методы хирургического лечения острого и хронического калькулезного холецистита |
| Холецистэктомия (ХЭ) Является основным вмешательством при холецистите. При неосложненном холецистите выполняется в изолированном виде |

Холецистостомия
Выполняется редко при противопоказаниях к холецистэктомии при остром холецистите у больных в тяжелом состоянии и (или) при массивном воспалительном инфильтрате. Кроме того, она может производиться при гнойном холангите, механической желтухе как паллиативное вмешательство или в качестве первого этапа хирургического лечения для разгрузки и санации желчных путей (при проходимом пузырном протоке).

АНАТОМИЯ ПЕЧЕНИ
Поверхность печени покрыта фиброзной оболочкой (глиссоновой капсулой).
На сагиттальном разрезе печень имеет клиновидную форму. В ней различают верхнюю, заднюю и нижнюю поверхности.
Размеры печени: длина 25-30 см, ширина 15-20 см, высота 10-14 см. Масса составляет в среднем 1,5 кг у мужчин и 1,2 кг у женщин.
Печень делится на правую и левую (меньшую) доли проходящей по верхней поверхности серповидной связкой (lig. falciforme hepatis).
На нижней поверхности дополнительно выделяют квадратную (lobus quadratus) и хвостатую (lobus caudatus) доли.
Междолевая борозда проходит через ложе желчного пузыря и ворота печени.
В печени выделяют 8 сегментов соответственно разветвлениям внутрипеченочных желчных протоков, печеночных артерий и портальных вен.

ФУНКЦИИ ПЕЧЕНИ
| Дезинтоксикационная | разрушение и удаление аллергенов, ядов и токсинов, избытков гормонов, медиаторов, витаминов, токсичных продуктов обмена веществ - аммиака, фенола, ацетона и пр. |
| Барьерно-защитная | ретикулоэндотелиоциты печени (клетки Купфера) фиксируют иммунные комплексы, осуществляют фагоцитоз бактерий, дрожжей, вирусов и паразитов, разрушают старые эритроциты, вырабатывают белки ранней фазы воспаления (С-реактивный белок, гамма-глобулин и др.) |
| Энергетическая | обеспечение энергетических потребностей организма глюкозой и конвертация жирных аминокислот, глицерина, молочной кислоты и др. в глюкозу (глюконеогенез) |
| Метаболическая | участие во всех видах обмена веществ: белковом, липидном (в том числе в обмене холестерина), углеводном, пигментном, минеральном и др. |
| Секреторная | синтез жёлчных кислот и билирубина, секреция и экскреция желчи |
| Регуляция гемостаза | образование основных факторов свертывания крови (фибриногена, протромбина и др.) |
| Депонирование | сохранение запасов крови, гликогена, витаминов, микроэлементов |
| Кроветворная | у плода и детей первого года жизни |
| Регенераторная | возможность восстановления первоначальной массы после обширных (до 75 %) резекций |
| Снижение или выпадение функций печени приводит к развитию печеночной недостаточности | |



АБСЦЕССЫ ПЕЧЕНИ


Образование абсцессов печени обусловлено бактериохолией либо пилефлебитом. Их развитие происходит на фоне иммунодепрессии.
Бактериохолия наблюдается при всех воспалительных заболеваниях, а также при любых поражениях желчных путей, сопровождающихся нарушением оттока желчи.
НЕПАРАЗИТАРНЫЕ КИСТЫ ПЕЧЕНИ

ПОРТАЛЬНАЯ ГИПЕРТЕНЗИЯ
| Определение и статистические сведения | |
| Патологический процесс, вызванный нарушением оттока крови по воротной вене, печеночным венам и нижней полой вене вследствие возникновения препятствия на разных уровнях, характеризующийся значительным (более 12 мм рт.ст.) повышением портального давления и характерным тяжелым симптомокомлексом. | Встречается у 1% населения. Портальная гипертензия у 80-90% больных обусловлена циррозом печени. У мужчин встречается в 2-2,5 раза чаще, чем у женщин. Ежегодно из-за болезней, приводящих к этому синдрому, во всем мире умирает около 300 000 человек. |


| Клиническая картина и диагностика | |||
| I стадия - доклиническая | II стадия - выраженных клинических проявлений | III стадия - осложнений | |
| Жалобы | непостоянное чувство тяжести в правом подреберье, отсутствие аппетита, недомогание | присоединяются боли в подреберьях, утомляемость, тошнота, увеличение живота, иногда желтуха | распирающие боли в животе, его резкое увеличение, рвота кровью, кровотечение из прямой кишки, ослабление памяти, внимания, желтуха, выраженная слабость, похудание |
| Анамнез | При врожденной форме - чаще возникает в детском возрасте. При приобретенной - перенесенные гепатиты, злоупотребление алкоголем, острые и хронические интоксикации. При острой форме болезни Бадда-Киари отмечается бурное развитие заболевания. | ||
| Физикальное обследование | умеренный метеоризм | увеличение печени, селезенки, сосудистые «звездочки», «голова медузы» - расширение подкожных вен передней брюшной стенки, асцит, возможна иктеричность кожи и склер, геморрой, проявления энцефалопатии | присоединяются признаки пищеводно-желудочного или прямокишечного кровотечения, гиподинамия, кахексия, олигурия |
| Лабораторные исследования | возможно наличие антител к вирусам хронического гепатита, умеренное повышение уровня трансаминаз АЛТ, АСТ, умеренная гипопротеинемия, ускорение СОЭ | выраженная анемия, ускорение СОЭ, тромбоцитопения, гипопротеинемия, нарушения системы гемостаза, возможно разнонаправленное изменение уровня трансаминаз АЛТ, АСТ, повышение содержания мочевины, креатинина крови и мочи, «цитопенический» синдром (тромбоцитопения, лейкопения и анемия) при гиперспленизме | |
| Инструментальные исследования | Эзофагогастродуоденоскопия позволяет диагностировать варикозные вены пищевода, степень их изменений, признаки кровотечения. Ректоскопия позволяет выявить признаки геморроя, кровотечения. УЗИ органов брюшной полости с допплерографиейпозволяет выявить изменение размеров и структуры печени, селезенки, наличие асцита, диаметр воротной вены, печеночных вен и нижней полой вены; выявить уровень препятствия в портокавальной системе, изменение направления кровотока. КТ, ЯМРТ устанавливают величину, форму сосудов, плотности паренхимы печени и селезенки.Ангиография (целиакография, спленопортография, каваграфия, мезентерикопортография) определяет уровень нарушения кровотока.Спленопортоманометрия позволяет определить давление в портальной системе. Лапароскопия определяет характер поражения печени. Биопсия выполняется при лапароскопии или под контролем УЗИ. | ||
| Дифференциальная диагностика проводится для определения причины гипертензии (цирроз, тромбоз, опухоль, сердечная недостаточность), уровня препятствия (надпеченочный, внутрипеченочный, подпеченочный блок). | |||
| Хирургическое лечение портальной гипертензии |
| Радикальным методом лечения больных циррозом, обусловленным внутри- и надпеченочным блоком портальной системы, является только трансплантация печени. Однако она не может быть выполнена большинству больных из-за тяжести состояния и отсутствия технических условий. Поэтому в стационарах общехирургического профиля проводятся мероприятия, направленные на профилактику и ликвидацию наиболее опасного осложнения - кровотечения из варикозно расширенных вен пищевода и кардии. |



| Оценка компенсаторных возможностей печени по Чайлд-Пью | |||
| Критерии | Количество баллов | ||
| 1 | 2 | 3 | |
| Асцит | Отсутствует | Небольшой | Большой |
| Степень энцефалопатии | Нет | 1-2 | 3-4 |
| Билирубин (ммоль/л) | <34 | 34-51 | >51 |
| Альбумин (г/л) | >35 | 28-35 | <28 |
| Протромбиновый индекс (%) | >70 | 50-70 | <50 |
| По сумме баллов определяется функциональный класс цирроза печени. | |||
| Класс | Сумма баллов | ||
| «А» - стадия функциональной компенсации | 5-7 | ||
| «В» - стадия субкомпенсации | 8-10 | ||
| «С» - стадия декомпенсции | >10 | ||
| Лекарственные средства для уменьшения портального давления и медикаментозная остановка кровотечения (неселективные β-адреноблокаторы, нитраты, гемостатики) применяются для подготовки к оперативному вмешательству и как самостоятельный метод лечения в неоперабельных случаях. | |||
| Описанные методы оперативного пособия, кроме трансплантации печени, являются в той или иной мере паллиативными и направлены на профилактику и остановку кровотечения, уменьшение асцита. Однако они усугубляют проявления энцефалопатии, не влияют на функцию печени и прогноз заболевания. | |||
ОПУХОЛИ ПЕЧЕНИ
| Доброкачественные опухоли |
| Доброкачественные опухоли печени встречаются у 7-12% больных (по данным патологоанатомических исследований). У женщин обнаруживаются в 5-7 раз чаще, чем у мужчин. Соотношение женщин и мужчин по частоте заболеваемости составляет 5:1. Наиболее часто встречается у пациентов в возрасте 44-55 лет. До 85% доброкачественных новообразований составляет гемангиома. Злокачественные опухоли печени встречаются у 0,15-1,4% больных (по данным патологоанатомических исследований). Среди всех опухолей рак печени составляет в мире 1,2%, в странах Азии и Африки этот показатель значительно выше - до 50%. |

| Клиническая картина и диагностика | |
| При малых размерах опухоли (до 8 см) симптоматика отсутствует; они выявляются случайно при УЗИ. Клинические проявления возникают при размерах опухоли более 8 см. | |
| Жалобы | неопределенные тупые боли, чувство тяжести в правом подреберье, тошнота, иногда рвота |
| Анамнез | медленное развитие заболевания |
| Физикальное обследование | Возможно увеличение печени, пальпаторное определение опухоли. |
| Лабораторные исследования | При неосложненном течении изменений нет. |
| Инструментальные исследования | УЗИ, КТ, ЯМРТ - гетерогенные образования с чёткими контурами. Для гемангиом характерно наличие многокамерного образования, содержащего жидкость. Ангиография - внутриорганные сосуды могут быть раздвинутыми, деформированными. Лапароскопия определяет характер опухоли (при выходе ее на поверхность). Биопсиявыполняется при лапароскопии или под контролем УЗИ, при подозрении на гемангиому - не выполняется из-за опасности кровотечения. |
| Осложнения возможны при больших размерах опухоли и сдавлении смежных образований: обтурационная желтуха, асцит, дуоденальная непроходимость. Гемангиома может осложниться тромбозом сосудов с последующим некрозом, разрывом и массивным внутрибрюшным кровотечением. | |
| Дифференциальная диагностика проводится с злокачественными опухолями печени. Решающее значение имеет биопсия образования под контролем УЗИ, лапароскопии. | |

| Лечение | |
| Показания | Методы |
| - вероятность малигнизации аденом; - быстрый рост опухоли по данным УЗИ-мониторинга; - сдавление соседних органов; - большие гемангиомы (угроза внутрибрюшных кровотечений); - разрыв гемангиомы. | Резекция печени различного объема в границах здоровых тканей. В зависимости от размеров образования выполняется атипичная (краевая, клиновидная, плоскостная) резекция, либо анатомическая (сегментарная резекция, гемигепатэктомия). |



| Клиническая картина и диагностика | |
| В ранних стадиях симптоматика отсутствует; опухоль выявляется случайно при УЗИ. | |
| Жалобы | Появляются в запущенных стадиях заболевания - чувство тяжести и боль в правом подреберье, потеря веса, ухудшение аппетита, прогрессирующая общая слабость. При распаде опухоли - гипертермия. |
| Анамнез | Гепатит ВиС, злоупотребление алкоголем, прием стероидных гормонов и контрацептивов, производственные вредности. |
| Физикальное обследование | Возможно определение плотной увеличенной печени или опухоли при пальпации. В запущенных стадиях заболевания - асцит, желтуха, истощение, лихорадка, увеличение периферических лимфатических узлов. |
| Лабораторные исследования | В запущенных стадиях заболевания гипопротеинемия, анемия, ускорение СОЭ, увеличение АЛТ, АСТ, билирубина, альфафетопротеина. Лейкоцитоз, определяется повышение уровня маркеров патологии печени - канцероэмбрионального антигена (СЕА), карбоангидратного антигена (СА19-9). |
| Инструментальные исследования | УЗИ, КТ, ЯМРТ - гетерогенные образования определенной плотности с нечёткими контурами. Ангиография - выявление в опухоли патологических сосудов, неравномерность накопления контраста, нечёткость и неровность контуров печени. Лапароскопия определяет характер опухоли (при выходе ее на поверхность). Биопсия выполняется при лапароскопии или под контролем УЗИ. |
| Осложнения возможны при больших размерах опухоли и сдавлении смежных образований: обтурационная желтуха, асцит, дуоденальная непроходимость. | |
| Дифференциальная диагностика проводится между доброкачественными и злокачественными образованиями, первичным и вторичным (метастатическим) раком. Решающее значение имеет биопсия образования под контролем УЗИ, лапароскопии. | |
| Методы лечения |
| Трансплантация печени. Применяется редко при наличии технической возможности. Анатомические резекции печени - основной метод хирургического лечения рака печени. Выполним в 12-30% случаев. Альтернативные методы лечения - трансартериальная (ТАХ) и транспортальная (ТПХ) химиоэмболизация микросферами с цитостатиками, чрескожное введение этанола (ЧВЭ) или радиочастотная абляция (РА). |

| Выбор метода лечения |
| Выбор резекции печени либо альтернативных методов лечения зависит от операбельности больного и резектабельности опухоли. Операбельность больного определяется функциональным резервом печени (по Чайлд-Пью). При раке на фоне цирроза печени классов В и С операции нецелесообразны. Резектабельность опухоли определяется, в основном, отсутствием двухстороннего поражения печени. |

| При невозможности выполнить резекцию из-за низких функциональных резервов печени выполняют трансплантацию печени. ТАХ, ТПХ, РА, ЧВЭ применяются как самостоятельные методы лечения при невозможности трансплантации печени либо в качестве предоперационной подготовки при ожидании трансплантации. |
| Для лечения вторичного (метастатического) рака печени применяются резекции печени и альтернативные методы при условии удаления первичной опухоли. Наиболее благоприятные результаты отмечены при метастазах колоректального рака. |
ОСТРЫЙ ПАНКРЕАТИТ
| Определение и статистические сведения | |
| Острый панкреатит - острое асептическое воспаление поджелудочной железы, основу которого составляет ферментный аутолиз с высокой вероятностью развития некроза, инфицирования и вовлечения в гнойно-некротический процесс брюшной полости и забрюшинной клетчатки. | В структуре экстренной хирургической патологии острый панкреатит составляет 5-10% и занимает третье место после острого холецистита и острого аппендицита. При панкреонекрозе летальность достигает 30%. По темпам роста заболеваемости острый панкреатит опережает другие неотложные заболевания органов брюшной полости. |



| Диагностика острого панкреатита | |
| Острый отечный панкреатит | Острый деструктивный панкреатит |
| Клиническая картина | |
| Жалобы | |
| На умеренную постоянную боль в эпигастрии с иррадиацией в спину «опоясывающего» характера. На многократную рвоту, не приносящую облегчения. | На интенсивную боль (вплоть до шока) в эпигастрии «опоясывающего» характера. На многократную рвоту без облегчения, слабость, затрудненное дыхание. |
| Anamnesis morbi | |
| Связь с приемом жирной пищи, алкоголя. Возможна травма живота | |
| Anamnesis vitae | |
| Заболевания желчевыводящей системы и желудочно-кишечного тракта. Возможны сосудистая патология, диабет | |
| Данные физикального обследования | |
| Сознание ясное. Пальпаторно - болезненность в подложечной области и левом подреберье, реже - в правом подреберье. «Поперечная» болезненность и резистентность на 6-7 см выше пупка, соответствующая проекции поджелудочной железы (симптом Керте). Ослабление или отсутствие пульсации брюшного отдела аорты (симптом Воскресенского) вследствие отека поджелудочной железы и парапанкреатических тканей. Болезненность в левом углу между основанием 12-го ребра и m. erector spinae (симптом Мейо-Робсона). При наличии экссудата (ферментативный перитонит) - присоединяется боль и болезненность при пальпации в других отделах живота, симптомы раздражения брюшины. | Сознание ясное, при тяжелом течении - спутанное. Возможны испуг, двигательное возбуждение. Одышка, ослабление дыхания. Изменение окраски кожи (цианоз, бледность, желтушность). Пятна цианоза на коже передней брюшной стенки («мраморная» кожа). Положительные симптомы Керте, Мейо-Робсона, Воскресенского. Болезненность при пальпации в эпигастрии, подреберьях и других отделах живота соответственно распространению экссудата, симптомы раздражения брюшины (симптом Щеткина-Блюмберга, напряжение мышц брюшной стенки, угнетение перистальтики, вздутие живота, тимпанит). Гемодинамические нарушения (тахикардия, гипотония, возможна аритмия). |
| Лабораторные исследования | |
| Умеренный лейкоцитоз. Повышение уровня α-амилазы крови и мочи. При наличии экссудата - значительное повышение α-амилазы в содержимом брюшной полости. Возможна гипербилирубинемия при сдавлении холедоха отечной головкой железы. | Выраженный лейкоцитоз. Повышение уровня α-амилазы в крови, моче и экссудате (при тотальном панкреонекрозе возможно снижение ее уровеня). Гипербилирубинемия при сдавлении холедоха увеличенной головкой железы и парапанкреатическим инфильтратом. Повышение уровня молекул средней массы, лецкоцитарного индекса интоксикации. Повышение показателей гематокрита, вязкости. Снижение содержания в крови К+, Na+, Ca++. Повышение уровня трансаминаз (АЛТ, АСТ), щелочной фосфатазы (ЩФ), креатинина, мочевины, остаточного азота, гипопротеинемия, диспротеинемия. Возможна гипергликемия и глюкозурия. Нарушение кислотно-основного состояния крови и системы гемостаза. При развитии ацидоза и почечной недостаточности - опасное повышение содержания в крови К+. |


| ФГДС | |
| Гиперемия и отек слизистой желудка и луковицы двенадцатиперстной кишки, множественные эрозии. | Гиперемия и отек слизистой желудка и луковицы двенадцатиперстной кишки, множественные эрозии. Возможны острые язвы. Оттеснение задней стенки желудка и двенадцатиперстной кишки вперед. Выравнивание верхнего дуоденального изгиба. Уплощение просвета двенадцатиперстной кишки. |
| Лапароскопия | |
| Гиперемия брюшины, бляшки стеатонекроза на брюшине, в сальнике, брыжейке и стенке кишечника. При наличии экссудата в брюшной полости - бесцветная либо светло-желтая прозрачная жидкость с высоким содержанием α-амилазы. Возможен геморрагический оттенок жидкости. | Мутная геморрагическая («мясные помои») или темно-коричневая жидкость. Пленки фибрина. Раздутые гиперемированные петли кишечника. Стекловидный отек клетчатки малого сальника, желудочно-двенадцатиперстной связки. Бляшки стеатонекроза на брюшине, в сальнике. |
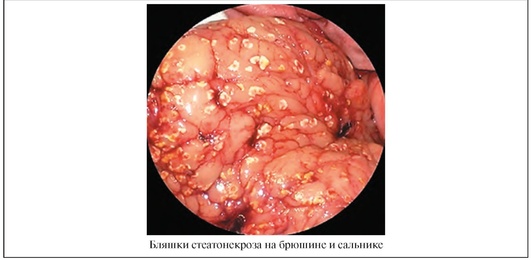
| Особенности клинической картины различных форм панкреонекроза | |
| Парапанкреатический инфильтрат (оментобурсит) | Длительный болевой синдром, гипертермия до 38,0 °С, пальпируемый в эпигастрии болезненный инфильтрат. Возможны симптомы гастродуоденальной непроходимости. |
| Некроз забрюшинной клетчатки | Наблюдается при распространенном стерильном панкреонекрозе и инфицированном панкреонекрозе (забрюшинная флегмона). Проявляется перитонеальными симптомами, парезом кишечника, панкреатогенным или инфекционно-токсическим шоком и полиорганной недостаточностью. |
| Панкреатогенные абсцессы (поджелудочной железы, сальниковой сумки, забрюшинной клетчатки) | Является осложнением ограниченного панкреонекроза. Этому может предшествовать период «мнимого благополучия», протекающий с клинической картиной парапанкреатического инфильтрата. Харакерны гектическая лихорадка, ознобы, пальпируемый болезненный инфильтрат. |
| Псевдокиста поджелудочной елезы | Формируется у больных панкреонекрозом спустя недели от начала заболевания как результат секвестрации, протекающей в асептических условиях. Представляет собой скопление панкреатического секрета в проекции поджелудочной железы, отграниченное близлежащими органами в виде капсулы. Жидкостные объемные образования формируются в ранние сроки заболевания у 30-50% больных. Характеризуется длительным болевым синдромом, симптомами дуоденальной непроходимости и появлением в верхних отделах живота объемного пальпируемого округлого плотноэластического образования. Описанные формы обычно находят подтверждение при УЗИ, КТ. |
| Панкреатические, желудочные, кишечные свищи (внутренние и наружные), а также желудочно-кишечные, межкишечные свищи | Могут являться исходом панкреонекроза. Возможно их сообщение с Вирсунговым протоком, что выявляется с помощью ЭРПХГ. Наружные свищи сопровождаются мацерацией кожи; возможно истощение. Внутренние свищи осложняются кровотечением, образованием гнойников забрюшинной клетчатки и брюшной полости. |

| Дифференциальная диагностика |
| Острый панкреатит дифференцируется с другими острыми хирургическими заболеваниями органов брюшной полости, тромбозом мезентериальных сосудов, расслаивающей аневризмой аорты, инфарктом миокарда. Поводом для дифференциальной диагностики является наличие сходных симптомов: острое начало заболевания, интенсивная боль, перитонеальные симптомы, явления интоксикации. Точной диагностике способствует знание клинической картины дифференцируемых заболеваний и современных методов инструментальной диагностики. |

| Тактика лечения острого панкреатита | |
| Показаниями к медикаментозному лечению являются все формы острого панкреатита. При деструктивном панкреатите медикаментозные методы применяются в полном объеме в сочетании с инвазивными (операционными) методиками. При отечном панкреатите с абортивным течением достаточно проведение обезболивающей, спазмолитической терапии и обеспечение функционального покоя железы. | |
| Методы и средства медикаментозного лечения | |
| Купирование болевого синдрома и ликвидация спазма сфинктера Одди | Ненаркотические анальгетики, спазмолитики, холинолитики (баралгин, кеторол, спазган, атропин). Новокаиновые блокады (паранефральная, парапанкреатическая, симпатических ганглиев, перидуральный блок). |
| Подавление секреции поджелудочной железы, желудка и двенадцатиперстной кишки | Функциональный покой - голод в течение 3-6 сут, постоянная аспирация желудочного содержимого через назогастральный зонд. Н2-блокаторы и ингибиторы протонной помпы для внутривенного введения (квамател, лассек, нексиум 20-40 мг в/в). Ингибиторы секреции поджелудочной железы, желудка и тонкой кишки, регуляторы активности процессов цитокиногенеза и кровотока, аналог соматостатина - октреотида ацетат (300-600 мкг/сут при трехкратном подкожном или внутривенном введении), цитостатики (5-фторурацил - до 1 г в сутки; циклофосфан - до 0,6 г в сут), синтетические нейропептиды (даларгин - до 20 мг в сут). |
| Снижение ферментной токсинемии | Ингибиторы протеаз (контрикал, гордокс 500 000-1 000 000 ЕД/сут). |
| Ликвидация гиповолемии, водно-электролитных и метаболических расстройств | Инфузии полиионных растворов, свежезамороженной плазмы, альбумина, препаратов гидроксиэтилкрахмала. |
| Детоксикация | Инфузионная терапия в режиме форсированного диуреза, в тяжелых случаях - плазмаферез, лимфосорбция, гемосорбция. |
| Коррекция реологических свойств крови, расстройств микроциркуляции | Инфузии реополиглюкина (400-800 мл), трентала (до 1 г в сут). |
| Борьба с гипоксемией | Антиоксиданты, ГБО. |
| Лечение пареза желудочно-кишечного тракта | Медикаментозная стимуляция кишечника, перидуральный блок. |
| Профилактика инфицирования стерильных панкреонекрозов, лечение инфицированных панкреонекрозов | Карбапенемы, цефалоспорины III и IV поколения+метронидазол; фторхинолоны+метронидазол. |
| Лечебное питание | Парентеральное - официнальные препараты белков, аминокислот, жиров, углеводов. При восстановлении перистальтики - энтеральное введение через назоеюнальный зонд сбалансированных смесей для лечебного питания. |
| Инвазивные методы лечения | ||
| Показания | Методы | |
| острый отечный панкреатит с экссудатом (ферментативный перитонит) | лапароскопическое дренирование брюшной полости, сальниковой сумки | |
| стерильный геморрагический панкреонекроз с оментобурситом и ферментативным перитонитом | ||
| очаговый пакреонекроз (стерильный) | стерильные забрюшинные скопления жидкости | чрезкожное дренирование жидкостных образований под УЗИ, КТ контролем |
| стерильный оментобурсит | лапароскопическое дренирование сальниковой сумки | |
| стерильный некроз забрюшинной клетчатки | люмботомия, некрэктомия, дренирование забрюшинной клетчатки | |
| очаговый пакреонекроз (инфицированный) | флегмона забрюшинной клетчатки | |
| абсцесс забрюшинной клетчатки | чрезкожное дренирование жидкостных образований под УЗИ или КТ контролем либо люмботомия с дренированием абсцесса | |
| гнойный перитонит | лапаротомия, санация, дренирование брюшной полости | |
| абсцесс забрюшинной клетчатки, брюшной полости с расплавлением стенки соседних органов (желудок, двенадцатиперстная кишка, толстая кишка) - внутренний свищ | вскрытие, дренирование абсцесса. Предотвращение попадания содержимого органа в полость абсцесса (постоянная аспирация желудочного или дуоденального содержимого, илео-, колостомия) | |
При формировании крупного очага некроза возможно выполнение повторных лапароскопических либо открытых вмешательств для ревизии железы и санации парапанкреатических пространств, брюшной полости.
При отторжении участка некроза железы показана лапароскопическая либо открытая некрсеквестрэктомия в сочетании с санацией парапанкреатических пространств, брюшной полости.
При большом объеме некроза дистальных отделов (хвост, тело) возможна резекция железы.
При билиарном происхождении деструктивного панкреатита необходимо разгрузочное дренирование внепеченочных желчевыводящих путей (холецистостома), либо холецистэктомия с дренированием холедоха при деструкции стенки пузыря.


Наложение анастомозов возможно не ранее, чем через 1-2 месяца при формировании достаточно толстой (4-5 мм) капсулы кисты. При локализации кисты в хвосте или теле поджелудочной железы возможна резекция железы с унесением кисты.

При наружных свищах выделяющийся в большом количестве панкреатический секрет вызывает мацерацию кожи вокруг наружного отверстия свища.
Значительная потеря секрета приводит к выраженным нарушениям пищеварения, белкового, жирового и углеводного обмена, существенным потерям воды, электролитов и расстройствам кислотно-основного состояния.
Для уточнения характера свища применяют фистулографию и ЭРПХГ.
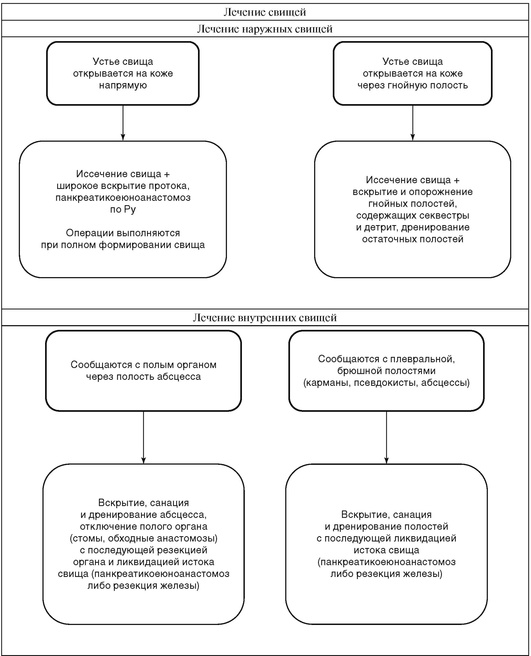
При гипертензии в Вирсунговом протоке к указанным вмешательствам добавляется ликвидация гипертензии в желчевыводящей системе и Вирсунговом протоке (эндоскопическая папиллосфинктеротомия, билиодигестивные анастомозы, вирсунгопластика) + вскрытие протока, панкреатикоеюноанастомоз по Ру.
При локализации свища в хвосте или теле возможна резекция железы.
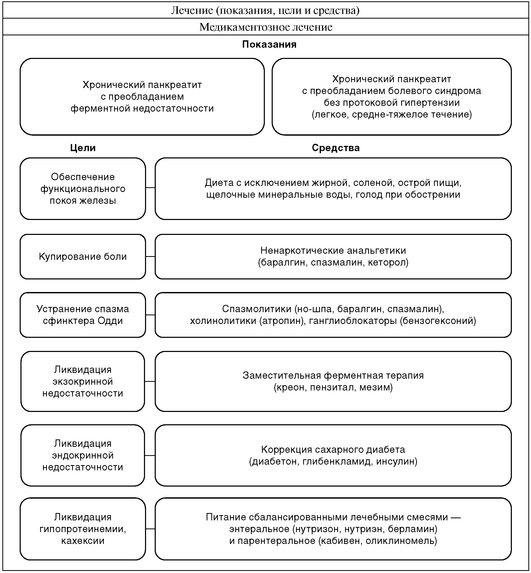
ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
| Определение и статистические сведения | |
| Хронический панкреатит - заболевание, характеризующееся патологическими изменениями поджелудочной железы (склерозирование, фиброз, стриктура протока, калькулез протока и ткани железы, кисты, свищи), сопровождающееся экзокринной и эндокринной недостаточностью и проявляющееся постоянными или периодически возникающими болями, желудочной и кишечной диспепсией. | Среди заболеваний желудочно-кишечного тракта хронический панкреатит составляет от 5 до 10%. Заболеваемость составляет 5-7 случаев на 100 тыс. населения; в последние десятилетия она имеет стойкую тенденцию к увеличению. |
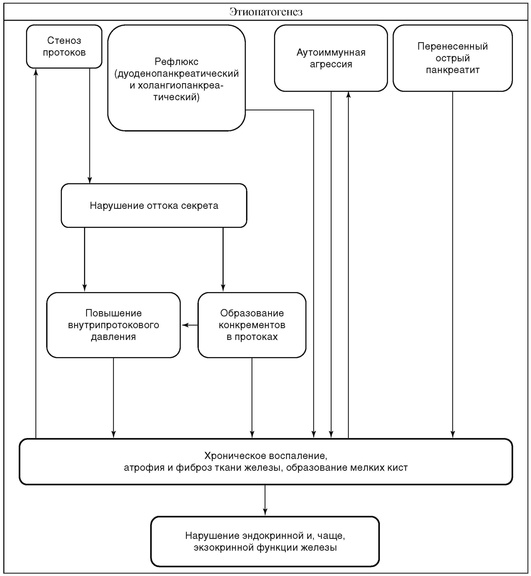
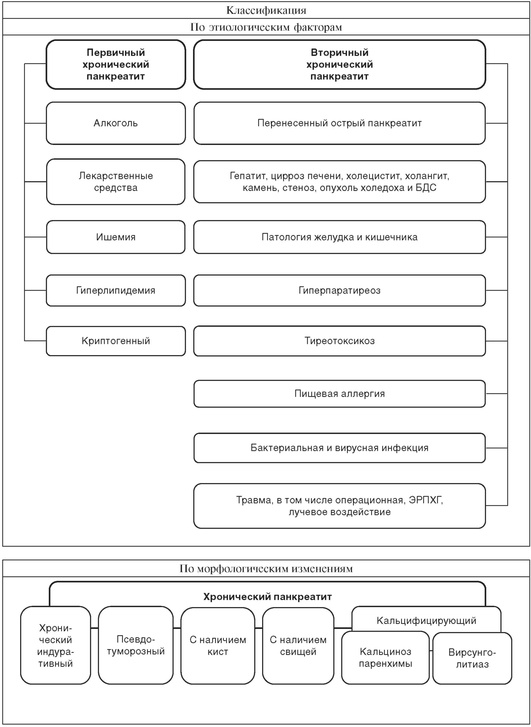
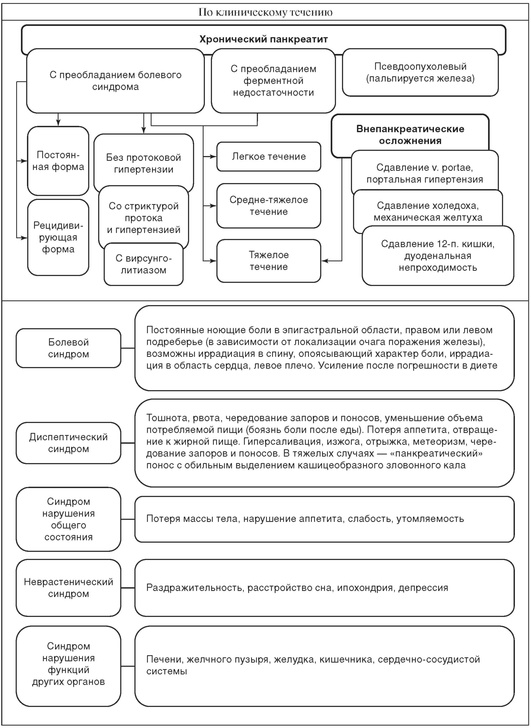


| Дифференциальная диагностика |
| Хронический панкреатит дифференцируют с другими заболеваниями органов брюшной полости, а также с патологией сосудов (ишемия органов), сердечной патологией. Поводом для дифференциальной диагностики является наличие сходных симптомов. К ним относятся локализация и характер боли, диспепсия. Наиболее значимой является дифференциация с опухолями поджелудочной железы. Точной диагностике способствуют знание клинической картины дифференцируемых заболеваний и современные достоверные методы инструментальной диагностики. Решающее значение имеет тонкоигольная биопсия железы под контролем УЗИ с цитологическим исследованием, а также интра-операционная биопсия. |



АНАТОМИЯ ЩИТОВИДНОЙ ЖЕЛЕЗЫ

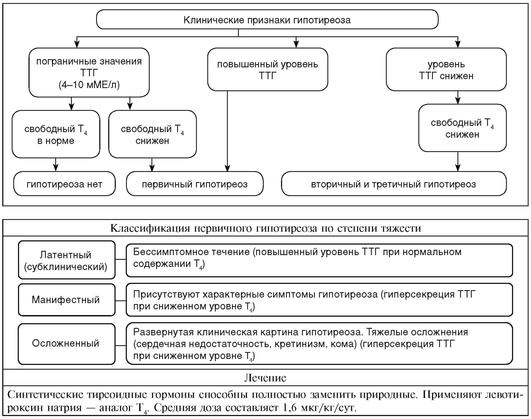
Синдром гипотиреоза
Определение и статистические сведения
| Классификация | |
| Виды гипотиреоза | Этиология |
| Первичный гипотиреоз (тиреогенный) | Недостаток функциональной активности ЩЖ: - пороки развития (аплазия, гипоплазия); - хронический аутоиммунный тиреоидит (наиболее частая причина гипотиреоза); другие тиреоидиты; - после операций на железе, терапии радиоактивным йодом; - избыточная тиреостатическая терапия. Нарушение синтеза тиреоидных гормонов: - врожденные дефекты синтеза тиреоидных гормонов; - йодная недостаточность или избыток йода. Токсическое воздействие: - некоторые медикаменты (препараты лития, интерфероны и др.); - другие токсические агенты. |
| Вторичный гипотиреоз (гипофизарный) | Органические и функциональные изменения в гипофизе, приводящие к снижению выработки ТТГ (гипоплазия, опухолевые, травматические, лучевые повреждения, сосудистые и инфекционные поражения, токсические воздействия). |
| Третичный гипотиреоз (гипоталамический) | Органические и функциональные изменения в гипоталамических центрах, приводящие к снижению выработки ТРГ (тиреолиберина). |
| Наиболее часто в хирургической практике встречается первичный гипотиреоз, обусловленный хроническим аутоиммунным тиреоидитом, оперативными вмешательствами и терапией радиоактивным131I по поводу различных заболеваний ЩЖ. | |


| Гипотиреоидная кома | |
| Декомпенсация длительно существующего гипотиреоза, проявляющаяся нарушениями дыхательной и сердечно-сосудистой систем, расстройствами психики. | Встречается редко, в основном, у женщин пожилого возраста с первичным гипотиреозом. Из-за трудностей диагностики летальность составляет 40-70%. |
| Провоцирующие и производящие факторы: переохлаждение, травмы, интоксикации, а также неадекватность дозы у пациентов, получающих лечение тиреоидными гормонами. | |
| Симптоматика и диагноз | |
| Постепенно в течение нескольких недель нарастают симптомы гипотиреоза. Затем присединяются: - гипотермия (температура тела<36°С); - брадикардия и гипотония; - полисерозит; - острая задержка мочи; - сонливость, нарушение словесного контакта, развитие собственно комы. | Диагностика затруднена, особенно при отсутствии анамнестических данных о заболеваниях ЩЖ и вмешательствах на ней. Всех больных с комой при наличии гипотермии и гиповентиляции считают подозрительными на гипотиреоз. Свободные Т3 и Т4 существенно снижены. ТТГ в большинстве случаев значительно повышено (15-20 мкМЕ/мл). |
| Лечение | |
| Лечение в реанимационном отделении. Необходима коррекция основных показателей гомеостаза. Специфическая терапия заключается в применении тиреоидных гормонов. | |
| Синдром узлового зоба |
| Узловой (многоузловой) зоб - обобщающее понятие, включающее множество нозологических единиц, основным признаком которых являются очаговые образования, определяемые визуально, пальпаторно или с помощью УЗИ. Каждое из этих заболеваний характеризуется различными механизмами этиопатогенеза, морфологическими и клиническими особенностями, а также разным функциональным состоянием железы. |
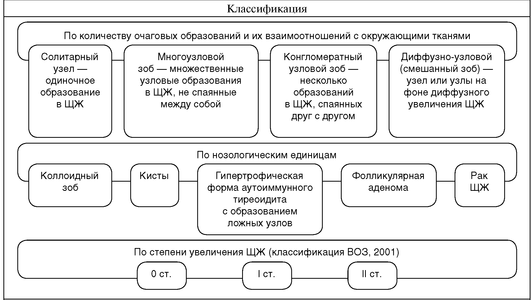
| Клиническая картина |
| При небольших размерах узлового зоба клиническая картина практически отсутствует. При узлах значительных размеров (более 4-5 см) и расположении узлового зоба за грудиной могут появиться признаки сдавления трахеи и пищевода: нарушения дыхания и глотания, парез голосовых связок. При раке ЩЖ возможно прорастание окружающих тканей с подобной симптоматикой. При развитии функциональной автономии наблюдаются симптомы гипертиреоза. Смещение трахеи и пищевода определяют рентгенологически. Обязательно исследование шейных лимфоузлов (пальпация, УЗИ). |
| Дифференциальная диагностика и диагноз |
| Диагноз при узловых поражениях железы определяется, в основном, с помощью ТАБ с последующей цитологической диагностикой. Это позволяет дифференциировать заболевания, проявляющиеся узловым зобом. В ряде случаев (при фолликулярных неоплазиях) показано гистологическое исследование. Сцинтиграфия ЩЖ, гормональный профиль позволяют диагностировать функциональную автономию. |
| Варианты заключений по результатам цитологического исследования пунктата, полученного с помощью помощью ТАБ ЩЖ |
| 1. Узловой коллоидный зоб. 2. Фолликулярная неоплазия: а) подозрительная в отношении малигнизации; в) В-клеточная; с) неопределенная. 3. Рак ЩЖ: а) папиллярный, фолликулярный (в том числе, из В-клеток); в) медуллярный; с) анапластический. 4. Тиреоидит: а) острый гнойный; в) подострый (де Кервена); с) хронический аутоиммунный. 5. Киста. 6. Лимфома ЩЖ. 7. Метастазы нетиреоидных опухолей. |
|
АУТОИММУННЫЙ ТИРЕОИДИТ (АТ)
ФОЛЛИКУЛЯРНЫЕ АДЕНОМЫ
РАК ЩИТОВИДНОЙ ЖЕЛЕЗЫ
При сомнительном результате ТАБ (фолликулярная неоплазия) окончательный объем операции определяется после гистологического заключения. Срочное интраоперационное исследование не всегда информативно, поэтому в ряде случаев выполняются повторные вмешательства после планового гистологического исследования.
Выявление тиреоглобулина в крови после удаления щитовидной железы считается наиболее информативным тестом, позволяющим выявлять рецидив папиллярного и фолликулярного рака (клетки захватывают 131I). Клетки медуллярной карциномы сохраняют способность к выработке кальцитонина, поэтому определение его концентрации в крови используется для выявления рецидивов и метастазирования.
ЗАБОЛЕВАНИЯ ПИЩЕВОДА АНАТОМИЯ ПИЩЕВОДА
ФУНКЦИИ ПИЩЕВОДА
ОЖОГИ ПИЩЕВОДА
Редко наблюдаются термические повреждения пищевода при ожогах горячими жидкостями (вода, молоко) или пищей. Крайне редко наблюдаются ожоги пищевода горячими парами и газами (при авариях, пожарах). Они сочетаются с ожогами дыхательных путей, глаз, кожи. Химические вещества, вызывающие ожоги, принимаются случайно либо с суицидальной целью, часто в состоянии алкогольного опьянения. Наиболее выраженные изменения возникают в местах физиологических сужений пищевода.
При глубоких некрозах наблюдаются случаи перфорации пищевода с развитием медиастинита, эмпиемы плевры, перикардита, бронхопищеводного свища. В тяжелых случаях возможно возникновение сепсиса с развитием полиорганной недостаточности. Рубцовые сужения пищевода могут формироваться длительное время (от 4 месяцев до нескольких лет).
При средней и тяжелой степени повреждения больной не может принимать пищу через рот. Необходимо зондовое питание или наложение гастростомы. Для профилактики развития рубцовой ткани применяют стероидные гормоны и раннее бужирование. При перфорации пищевода с развитием медиастинита, эмпиемы плевры необходимо экстренное дренирование средостения, плевры, массивная антибактериальная и дезинтоксикационная терапия.
Бужирование пищевода противопоказано при стриктурах, осложненных пищеводно-медиастинальными и пищеводно-респираторными свищами, при резко выраженном эзофагите, псевдодивертикулезе из-за опасности перфорации. Эффективность бужирования зависит от протяженности стриктуры. При стриктурах не длиннее 5 см стойкое выздоровление наблюдается у 80-90% больных. Длительно существующая ожоговая стриктура опасна малигнизацией.
При протяженной стриктуре выполняют трансхиатальную экстирпацию пищевода из разрезов на шее и животе (без торакотомии). Трансплантат чаще проводят через заднее средостение на шею и накладывают анастомоз между ним и оставшимся шейным отделом пищевода. Предпочтение отдается одномоментному вмешательству с пластикой удаленного пищевода желудком как наиболее физиологичному методу.
ДИФФУЗНЫЙ ЭЗОФАГОСПАЗМ (СИНДРОМ БАРСОНИ - ТЕШЕНДОРФА)
ГАСТРОЭЗОФАГЕАЛЬНАЯ РЕФЛЮКСНАЯ БОЛЕЗНЬ (ГЭРБ)
ДИВЕРТИКУЛЫ ПИЩЕВОДА
Диагностика дивертикулов основывается, в основном, на данных контрастного рентгеновского исследования пищевода. Определяется выпячивание с четкими контурами, в котором на длительное время задерживается контраст.
РАК ПИЩЕВОДА
Радикальная операция не выполняется при гематогенных метастазах, прорастании возвратных нервов, трахеи, бронхов, тяжелом состоянии больного. Лучевая и химиотерапия чаще применяются как составная часть комбинированного лечения в сочетании с резекцией пищевода либо как самостоятельные методы паллиативного лечения. АНАТОМИЯ
ФУНКЦИИ ЛЕГКИХ
СПОНТАННЫЙ ПНЕВМОТОРАКС
Термин «спонтанный» (самопроизвольный) пневмоторакс неоднозначен. Пневмоторакс у людей без предшествовавших клинических проявлений (первичный, идиопатический) возникает лишь у трети больных. При этом, чаще всего, пневмоторакс обусловлен разрывом воздушной кисты (буллы). Именно при этом заболевании термин «спонтанный пневмоторакс» наиболее полно отражает сущность процесса, так как буллезная болезнь всегда протекает бессимптомно. Пневмоторакс у пациентов с прешествовавшими заболеваниями (рак, эмфизема, туберкулез и др.) является вторичным (симптоматическим), а термин «спонтанный» в этом случае относится лишь к механизму разрыва легкого.
РАК ЛЕГКОГО
Применение КТ, ЯМРТ повышает достоверность диагноза рака легкого, а также выявляет метастатические поражения лимфоузлов, метастазов в печень, надпочечники, почки, кости скелета, головной мозг. Для выявления прорастания опухоли и ее метастазирования также применяется торакоскопия, медиастиноскопия с биопсией, радионуклидные методы (сцинтиграфия). Для верификации периферического рака производят биопсию опухоли, пунктируя ее тонкой иглой через грудную стенку под контролем УЗИ.
Выполнение операций на легких при раке должно сочетаться с удалением регионарных лимфатических коллекторов. В настоящее время при ранней стадии рака лобэктомию и билобэктомию проводят видеоторакоскопическим способом. Комбинация оперативного вмешательства с лучевым лечением или химиотерапией может быть осуществлена как перед операцией, так и вскоре после нее. При определении операбельности учитываются функциональное состояние дыхательной и сердечнососудистой систем, анатомическая возможность удаления (прорастание соседних органов), наличие метастазов в других органах. ЭХИНОКОККОЗ ЛЕГКИХ
Эхинококковую кисту следует дифференцировать от туберкулемы, периферической карциномы и других заболеваний, при которых выявляются шаровидные тени в легких. Верификация диагноза основывается на выявлении округлой тени с ровными контурами на рентгенограмме легкого, КТ или МРТ в сочетании с положительными серологическими реакциями (реакция непрямой гемагглютинации - РНГА, иммуноферментный анализ - ИФА).
Хирургическое лечение сочетают с химиотерапией вермицидами (альбендазол, эсказол, зентель). Курс лечения начинают до операции и продолжают после ее завершения. Для профилактики обсеменения во время операции остаточную полость обрабатывают 5% раствором формалина в глицерине, либо обрабатывают лазерным лучом. Эхионококкэктомию предпочтительней выполнять торакоскопическим доступом. АНАТОМИЯ ТОЛСТОГО КИШЕЧНИКА (ОБОДОЧНАЯ И ПРЯМАЯ КИШКА)
Длина ободочной кишки составляет 1,5-2 м, диаметр 4-6 см. Восходящая и нисходящая кишки расположены мезоперитонеально. В правом и левом подреберьях кишка образует изгибы - печеночный и селезеночный. Поперечная ободочная и сигмовидная кишки расположены интраперитонеально на брыжейке. Длина прямой кишки 15-16 см. Она покрыта брюшиной в ректосигмоидном отделе. Ниже кишка расположена экстраперитонеально. Под тазовой брюшиной прямая кишка окружена клетчаткой, расположенной в тазово-прямокишечных и седалищно-прямокишечных пространствах. ФУНКЦИИ ТОЛСТОГО КИШЕЧНИКА
РАК ТОЛСТОГО КИШЕЧНИКА
Аденокарцинома встречается у большинства больных, реже наблюдается слизистый, солидный, плоскоклеточный, недифференцированный, фиброзный рак. Наиболее агрессивно протекают слизистый, солидный, недифференцированный рак.
Метастазирование рака прямой кишки имеет специфику в зависимости от локализации. Лимфогенный путь: - от верхних 2/3 прямой кишки - в лимфоузлы, расположенные вдоль верхней прямокишечной артерии и у корня нижних брыжеечных сосудов, в парааортальные узлы; - от нижнеампулярного отдела - в параректальные лимфоузлы по ходу средних и нижних прямокишечных артерий, а от них - в группу гипогастралъных узлов; - от анального отдела - в лимфатические узлы вдоль нижних прямокишечных артерий и в группу гипогастралъных лимфатических узлов, а также в пахово-бедренные узлы. Гематогенный путь: - в систему воротной вены (метастазы в печень); - через нижние ректальные вены в нижнюю полую вену (легкие, мозг, кости). Стадия заболевания определяется результатами дооперационного обследования, а также учетом интраоперационных данных: определение глубины поражения стенки кишки, морфологическое исследование увеличенных лимфоузлов.
Для рака левой половины характерна обтурационная форма заболевания, для правой половины - остальные. Возможно сочетание различных клинических форм. На ранних стадиях выраженная симптоматика, как правило, отсутствует. Наличие анемии неясного генеза позволяет заподозрить токсико-анемическую форму рака и диктует необходимость обследования толстого кишечника. Нередко осложнения рака (перфорация, непроходимость, кровотечение) являются первым проявлением заболевания.
Диагноз и дифференциальная диагностика рака, даже при отсутствии клинической картины, основывается на визуализации опухоли (аноскопия, ректоскопия, колоноскопия) с биопсией и морфологическим исследованием.
Брюшно-промежностная экстирпация выполняется синхронно двумя бригадами хирургов (со стороны брюшной полости и со стороны промежности). Применяется и лапароскопический доступ, а также видеоассистированные вмешательства (мобилизация кишки выполняется лапароскопически, а анастомоз - экстракорпорально). Применение сшивающих аппаратов позволяет чаще выполнять сфинктеросохраняющую операцию - низкую переднюю резекцию и практически отказаться от применяемых ранее брюшно-промежностных резекций прямой кишки с низведением сигмовидной. Линии резекции должны проходить на расстоянии не менее 2,5 см от краев опухоли с цитологичеким контролем линии резекции во время операции. Лимфодиссекция выполняется в 3 вариантах: - ограниченная - предусматривает удаление тканей, находящихся в пределах фасциальной оболочки прямой кишки (тотальную мезоректумэктомию - ТМЭ); - стандартная - ТМЭ +удаление лимфозлов по ходу аорты и подвздошных артерий; - расширенная - стандартная + удаление клетчатки запирательного отверстия, паховой клетчатки (при раке анального канала) с лимфоузлами.
При небольших размерах опухоли (до 3 см в диаметре) в стадии Tis-T2 N0 M0 могут выполняться трансанальные органощадящие сфинктероохраняющие вмешательства - эндомикрохирургическое иссечение опухоли, резекция нижнеампулярного отдела прямой кишки, секторальная резекция прямой кишки и анального канала. Они, чаще всего, являются циторедуктивными. В дальнейшем проводится лучевая и химиотерапия.
ДИВЕРТИКУЛЫ ОБОДОЧНОЙ КИШКИ
При дальнейшем повышении сегментарного давления и нарастании слабости кишечной стенки дивертикулы увеличиваются в размерах, возрастает их количество.
Из осложнений наиболее часто встречаются дивертикулит (40%), параколические инфильтраты (30%), реже - кровотечения (20%), забрюшинные абсцессы, флегмоны, свищи, непроходимость (до 10%).
Анализ клинической картины, данных лабораторных и инструментальных исследований при дивертикулите и кровотечении позволяет определить дивертикул как причину осложнения. При перфорации дивертикула, кишечной непроходимости и свищах клинико-лабораторная и инструментальная диагностика не всегда выявляет дивертикул как источник осложнения. Диагноз часто уточняется во время оперативного вмешательства.
БОЛЕЗНЬ КРОНА
Болезнь Крона толстой кишки дифференцируется с колитами (язвенным, ишемическим, инфекционным, лекарственным), раком; при аноректальном поражении - с раком, лимфогранулематозом, туберкулезом, актиномикозом, венерическими заболеваниями.
Важным условием снижения частоты рецидивов после операции является адекватная медикаментозная противорецидивная терапия. ГЕМОРРОЙ
Портальная гипертензия при циррозе печени приводит к нарушению венозного оттока из геморроидальных вен и возникновению вторичного геморроя. Рак прямой кишки также приводит к нарушению венозного оттока вследствие сдавления и прорастания геморроидальных вен и появлению вторичного геморроя.
Используется устройство для наложения кольца из латекса на ножку геморроидального узла. Прекращение кровотока приводит к отторжению узла с кольцом через 1-2 недели. Малоинвазивные манипуляции выполняются, в основном, на ранних стадиях заболевания. Преимуществом их является малотравматичность, возможность выполнения в амбулаторных условиях. Иногда применяются в различных сочетаниях. Вмешательства являются паллиативными.
До настоящего времени является «золотым стандартом» лечения геморроя. Выполняется иссечение ткани внутреннего геморроидального сплетения вместе со слизистой оболочкой, ушивание раны анального канала (модификация Milligan-Morgan - Ferguson). Возможно подслизистое выделение и иссечение геморроидальных узлов. Недостатком считается длительный реабилитационный период, обусловленный продолжительным заживлением ран анального канала.
Наружный геморрой лечится при наличии острого тромбоза. Местное лечение дает хорошие результаты, иногда выполняют тромбэктомию для ускорения процесса. Сочетанный геморрой чаще проявляется при III-IV стадии и является показанием к хирургическому лечению. АНАЛЬНАЯ ТРЕЩИНА
Наличие геморроя и воспалительных заболеваний толстой кишки способствуют возникновению хронической трещины. Острая трещина, полученная при травме, на фоне заболеваний толстой кишки имеет склонность к переходу в хроническую.
Острая анальная трещина в течение приблизительно 2-х месяцев становится хронической. Края и дно ее уплотняются и утолщаются. В дистальной части хроническая трещина часто ограничивается полиповидным соединительно-тканным утолщением («сторожевой бугорок»), а в проксимальной части - гиперпластическим анальным сосочком.
При операции Габриэля иссекается трещина с участком прилегающей кожи и подлежащей фиброзной ткани. При наличии спазма сфинктера производится рассечение его внутренней порции. Оптимальным способом является боковая закрытая сфинктеротомия. У пожилых людей рассечение сфинктера не применяется из-за риска его несостоятельности; расслабление сфинктера достигают медикаментозным путем. При сочетании геморроя и хронической трещины показано симультанное хирургическое вмешательство. ОСТРЫЙ ПАРАПРОКТИТ
ХРОНИЧЕСКИЙ ПАРАПРОКТИТ
ВЫПАДЕНИЕ ПРЯМОЙ КИШКИ
Глава 14. ОСТРАЯ КИШЕЧНАЯ НЕПРОХОДИМОСТЬ
ЛЕЧЕНИЕ ОКН
Лечение паралитической ОКН включает, при возможности, ликвидацию причины непроходимости (операция, консервативные мероприятия), а также коррекцию ее последствий (опорожнение и стимуляция кишечника, лечение нарушений гомеостаза).
Оценка жизнеспособности кишки в сомнительных случаях производится после ликвидации странгуляции (рассечение ущемляющего кольца, спайки, выполнение разворота кишки) и прогревания подозрительного участка салфетками, смоченными горячим изотоническим раствором NaCl в течение 10 мин. Исчезновение синюшной окраски стенки кишки, появление пульсации сосудов брыжейки и возобновление перистальтики пораженного участка позволяют считать кишку жизнеспособной. При любом виде механической ОКН приводящая кишка перерастянута, кровоснабжение ее нарушено. Поэтому резекцию проводят с обязательным удалением не менее 40-60 см приводящей и 15-20 см отводящей петель кишечника. При развитии перитонита добавляется туалет и дренирование брюшной полости.
Субтотальная колэктомия с наложением первичного илеосигмоанастомоза. Удаляется значительная часть толстого кишечника вместе с опухолью и токсичным содержимым без угрозы бактериального загрязнения брюшной полости. Значительно снижается риск несостоятельности анастомоза.
АД - артериальное давление БДС - большой дуоденальный сосок ГЭРБ - гастроэзофагеальная рефлюксная болезнь ДТЗ - диффузный токсический зоб ДЦК - дефицит циркулирующей крови ДЭЗ - диффузный эутиреоидный зоб ЖКБ - желчнокаменная болезнь ЖКТ - желудочно-кишечный тракт КТ - компьютерная томография НПВС - нестероидные противовоспалительные средства НЯК - неспецифический язвенный колит ОКН - острая кишечная непроходимость ОЦК - объём циркулирующей крови ПДР - панкреатодуоденальная резекция СОЭ - скорость оседания эритроцитов Т3 - трийодтиронин Т4 - тироксин (тетрайодтиронин) ТАБ - тонкоигольная аспирационная биопсия ТРГ - тиреотропин-рилизинг-гормон, тиреолиберин ТТГ - тиреотропный гормон УЗИ - ультразвуковое исследование ФЭГДС - фиброэзофагогастродуоденоскопия ХЭ - холецистэктомия ЩЖ - щитовидная железа ЭКГ - электрокардиография ЭПСТ - эндоскопическая папиллосфинктеротомия ЭРХПГ - эндоскопическая ретроградная холангиопанкреатикография ЯМРТ - магнитно-резонансная томография UICC - Union Internationale contre le cance (Международный противораковый союз)
ФИЗИОЛОГИЯ ЧЕРВЕОБРАЗНОГО ОТРОСТКА
ОСТРЫЙ АППЕНДИЦИТ
Последнее изменение этой страницы: 2019-04-20; Просмотров: 1604; Нарушение авторского права страницы Главная | Случайная страница | Обратная связь | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||